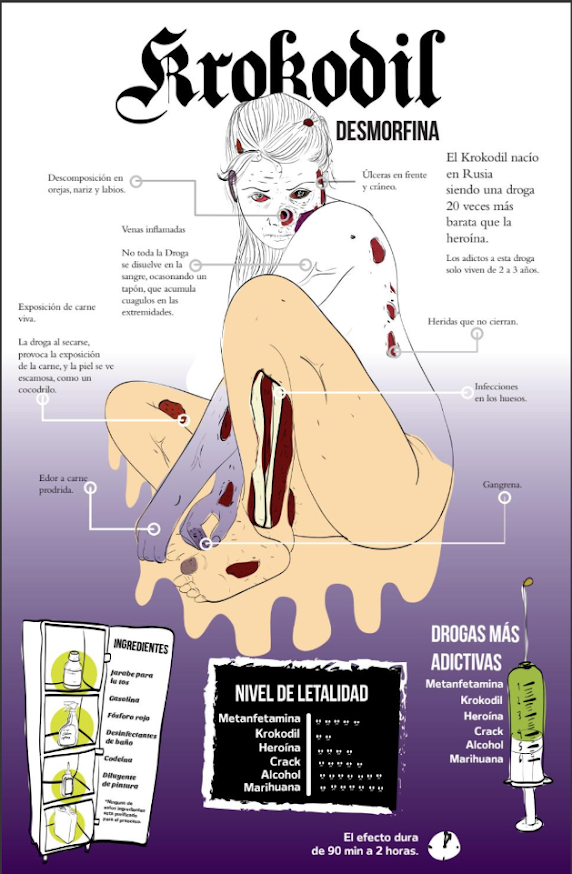
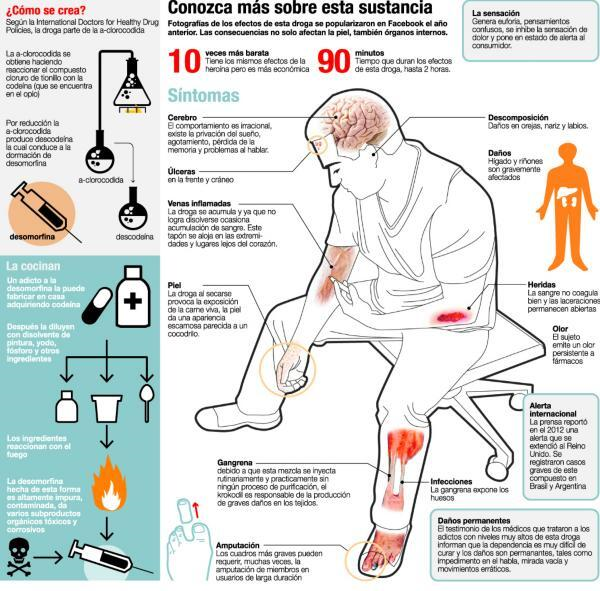
DESCRIPCIÓN TÉCNICA DE LA IMAGEN
La imagen corresponde a una infografía educativa titulada:
“Suplementos para ‘PÉRDIDA DE PESO’ asociados a HEPATOTOXICIDAD”
El término HEPATOTOXICIDAD aparece resaltado en rojo intenso, enfatizando el riesgo clínico. La estructura central es una tabla comparativa de dos columnas:
- Columna izquierda: “Suplemento”
- Columna derecha: “Reportes”
Se enumeran los siguientes compuestos:
- Extracto de té verde
- Garcinia cambogia
- Cohosh negra
- Ashwagandha
- Turmeric / curcumina
- Arroz rojo fermentado
- Ácido úsnico
- Moduladores selectivos del receptor androgénico (SARMs)
Cada uno se vincula con distintos tipos de daño hepático: hepatotoxicidad grave, hepatitis aguda, patrones autoinmunes, necrosis hepática, o riesgo emergente.
En el pie de imagen aparece una referencia bibliográfica:
Hepatotoxicity of Herbal and Dietary Supplements… Livers 2025, 5, 42
Y el crédito lateral “DrRamonReyesMD”.
La infografía es coherente con la literatura actual sobre DILI (Drug-Induced Liver Injury) asociada a suplementos dietéticos y productos herbales.
HEPATOTOXICIDAD ASOCIADA A SUPLEMENTOS PARA PÉRDIDA DE PESO
Actualización científica 2026
DrRamonReyesMD
1. INTRODUCCIÓN
El daño hepático inducido por fármacos y suplementos (DILI) representa actualmente una de las principales causas de:
- Insuficiencia hepática aguda en Occidente
- Trasplante hepático por toxicidad idiosincrática
- Hospitalización por fallo hepático agudo no viral
En EE. UU. y Europa, los suplementos herbales y dietéticos (HDS, Herbal and Dietary Supplements) ya representan entre 15–25 % de los casos de DILI, con tendencia ascendente desde 2010.
El mercado de suplementos para pérdida de peso constituye uno de los segmentos más implicados.
2. MECANISMOS FISIOPATOLÓGICOS DE HEPATOTOXICIDAD
La lesión hepática inducida por suplementos puede clasificarse en:
A. Hepatocelular
- Elevación predominante de ALT (alanina aminotransferasa)
- Necrosis centrolobulillar
- Patrón más frecuente en extractos concentrados
B. Colestásico
- Elevación FA y bilirrubina
- Lesión de canalículos biliares
C. Mixto
D. Patrón autoinmune-like
- ANA positivos
- IgG elevada
- Respuesta a corticoides
Mecanismos implicados:
- Estrés oxidativo mitocondrial
- Alteración del citocromo P450
- Toxicidad directa de metabolitos reactivos
- Contaminación con esteroides o fármacos no declarados
- Idiosincrasia inmunológica
3. ANÁLISIS INDIVIDUAL DE LOS SUPLEMENTOS
3.1 Extracto de té verde (Camellia sinensis)
Compuesto implicado: Epigalocatequina-3-galato (EGCG)
- Dosis altas concentradas → necrosis hepatocelular
- Patrón ALT > 1000 UI/L descrito
- Casos de trasplante hepático documentados
El riesgo aumenta en preparados “concentrados” frente a infusión tradicional.
3.2 Garcinia cambogia
Principio activo: ácido hidroxicítrico.
- Asociada a hepatitis aguda
- Mayor riesgo cuando forma parte de fórmulas combinadas
- Casos descritos de fallo hepático fulminante
3.3 Cohosh negra (Actaea racemosa)
Tradicionalmente usada en menopausia.
- Casos de hepatitis autoinmune-like
- Elevación significativa de IgG
- Necesidad ocasional de corticoides
3.4 Ashwagandha (Withania somnifera)
Aumento notable de reportes 2022–2025.
- Patrón colestásico predominante
- Latencia 2–12 semanas
- Recuperación lenta tras suspensión
3.5 Curcumina
Generalmente considerada segura, pero:
- Casos asociados cuando se combina con piperina (aumenta biodisponibilidad)
- Lesión hepatocelular idiosincrática
3.6 Arroz rojo fermentado
Contiene monacolina K (análoga a lovastatina).
- Elevación transaminasas dosis-dependiente
- Similar a estatinas
- Riesgo si combinación con otros hipolipemiantes
3.7 Ácido úsnico
Históricamente implicado en suplementos tipo “fat burners”.
- Asociado a necrosis hepática masiva
- Retirado en múltiples países tras casos severos
- Toxicidad mitocondrial directa
3.8 SARMs (Moduladores selectivos del receptor androgénico)
No aprobados como suplementos legales.
- Patrón colestásico severo
- Elevación marcada de bilirrubina
- Riesgo creciente en culturismo
4. EPIDEMIOLOGÍA 2026
Datos combinados EE. UU., Europa y Asia:
- Incremento sostenido de DILI por suplementos
- Mayor incidencia en varones jóvenes (SARMs)
- Mujeres 30–55 años (suplementos herbales)
Muchos pacientes niegan inicialmente consumo de suplementos.
5. DIAGNÓSTICO CLÍNICO
Debe sospecharse en:
- Elevación inexplicada de ALT/AST
- Bilirrubina elevada sin causa viral
- Historia de consumo “natural”
Herramienta útil: RUCAM (Roussel Uclaf Causality Assessment Method)
6. IMPLICACIONES PARA ATENCIÓN PRIMARIA Y URGENCIAS
En consulta rural o urgencias extrahospitalarias:
- Interrogar activamente sobre suplementos.
- Suspender inmediatamente el producto.
- Solicitar perfil hepático completo.
- Derivar si:
- Bilirrubina > 2 mg/dL con ALT elevada
- INR prolongado
- Síntomas de insuficiencia hepática
7. MENSAJE CLÍNICO 2026
La palabra “natural” no implica inocuidad.
La hepatotoxicidad por suplementos es:
- Subdiagnosticada
- Infradeclarada
- Potencialmente grave
Como médicos debemos:
- Documentar siempre consumo de HDS
- Reportar a farmacovigilancia
- Educar a la población
8. CONCLUSIÓN
Los suplementos para pérdida de peso representan un riesgo emergente de daño hepático.
El patrón predominante es hepatocelular, aunque los SARMs tienden a producir colestasis severa.
La vigilancia clínica y la notificación son esenciales para reducir la carga de enfermedad hepática inducida por productos no regulados con el mismo rigor que los medicamentos.