TECNICO RADIOLOGO en INSTITUT CATALA DE LA SALUT ICS
Área de Barcelona, España
Favor leer la actualización al día 11 de marzo del 2022
RESTRICCIÓN DE MOVIMIENTO ESPINAL EN EL PACIENTE DE TRAUMA Agosto 2018: DECLARACIÓN DE POSICIÓN CONJUNTA Agosto 2018. Versus Inmovilización Selectiva, El NEXUS, El Canadian C-Spine Rule, Consenso Británico
Por favor ir al enlace para actualización Marzo 2022
colegio americano de cirujanos
Colegio Americano de Médicos de Emergencias
Asociación Nacional de Médicos EMS
Autor: Fischer, Peter E, MD, MS, Debra G. Perina , MD, Theodore R. Delbridge , MD, MPH, Mary E. Fallat , MD, Jeffrey P. Salomone , MD, Jimm Dodd , MS, MA, mostrar todo
Recibido el 23 de mayo de 2018, Aceptado el 23 de mayo de 2018, Publicado en línea: 09 de agosto de 2018
 |
| Síndrome de Latigazo Cervical. Presentación pdf y vídeo |
Cinematica de Trauma ATROPELLO, Explosión, Peatones
http://emssolutionsint.blogspot.com.es/2016/07/cinematica-de-trauma-en-peatones.html
Síndrome de latigazo cervical
El síndrome de latigazo cervical o también conocido como lesión cervical por aceleración sin contacto es una patología traumática que desafortunadamente está bastante extendida debido a que es frecuente padecerla tras un accidente de tráfico, aunque tampoco es infrecuente en la práctica deportiva como en caídas de esquí, vuelos en escalada, o choques frontales con otros deportistas entre otros.
Por Pablo Terrón: Director de Fisioterapia de la Universidad Francisco de Vitoria, en la localidad madrileña de Pozuelo de Alarcón.
02/02/2018
Aunque en cada tipo de accidente habría que estudiar detalladamente el mecanismo lesional, en rasgos generales, el síndrome del latigazo cervical es causado por una aceleración y una desaceleración brusca sobre la región cervical que provoca un cruce de fuerzas transferidas a toda la columna.
Esto último será importante tenerlo en cuenta para entender más tarde los signos clínicos que no se limitarán a la región cervical. Es muy común en este síndrome encontrar clínica añadida en otras zonas de la columna, y esto no debemos pasarlo por alto para acertar en el tratamiento.
Para entenderlo mejor, encontramos un buen ejemplo en las caídas durante la práctica de la escalada. Debido a la frenada brusca del arnés, la región lumbar y pélvica serán los primeros en recibir un empuje repentino hacia atrás mientras la columna dorsal y cervical siguen por inercia hacia delante. En el momento que el cuerpo se desacelera es cuando la columna cervical sufrirá un movimiento de flexoextensión y rotaciones forzadas que serán los responsables de las diferentes lesiones.
RECUERDO ANATÓMICO
La clínica puede llegar a ser muy florida y variará en función de las estructuras anatómicas afectadas. Repasemos por tanto las principales estructuras anatómicas de la zona.
La columna cervical está compuesta por 7 vértebras articuladas entre sí, y que como el resto de las vértebras del cuerpo se separan por discos intervertebrales amortiguadores.
La primera vértebra cervical (atlas) articulada con el hueso occipital y la última con la primera vértebra dorsal.
Las vértebras cervicales poseen un aparato cápsuloligamentoso muy delicado. No es tan resistente como el de la columna lumbar, permitiendo así mayor movilidad al mismo tiempo que mayor vulnerabilidad.
En ellas se insertan músculos responsables de la propia movilidad cervical y otros que actúan a distancia, en el hombro, columna dorsal, caja torácica…
Alrededor de la columna cervical vamos a encontrar los paquetes vásculonerviosos responsables del riego e inervación de la cabeza y los brazos.
A este nivel encontramos otras estructuras: los ganglios linfáticos posteriores que también se pueden ver afectados.
Como vemos, las estructuras que pueden ser dañadas son muy variadas. Por ese motivo hablar de esquince cervical puede llegar a ser confuso y engañoso, pues normalmente no solo se ven afectados músculos, ligamentos y cápsula articular. El síndrome del latigazo cervical es como su propio nombre indica un síndrome con una serie de signos y síntomas muy variados a los que si no se hace caso, pueden conllevar repercusiones a largo plazo como hernias discales o artrosis precoz entre otras.
SIGNOS Y SÍNTOMAS
El dolor producido por estas lesiones tiene una clínica poco clara; puede tratarse de lesiones de los ganglios posteriores de C1C2 o compresión de las facetas articulares de vértebras bajas C6C7. Estudios en animales y humanos demuestran que después de lesiones por latigazo cervical hay de rupturas de ligamentos, avulsiones de platillos vertebrales, prolapsos discales, lesiones musculares, etc. El 49% de los pacientes tiene síntomas relacionados con la articulación; en el resto probable mente el origen es muscular. El dolor de columna cervical es la queja más frecuente. Al principio no suele estar muy localizado, pero se incrementa con cualquier movimiento. No suele estar localizado en la columna cervical, sino que también puede señalarse en occipital o parte superior de hombros. A las pocas horas o unos días el dolor o molestias de la región anterior de la columna cervical desaparece y se localiza en alguna región posterior o un hombro. Al contrario de lo que ocurre en la patología discal, el dolor no es muy importante para determinar el grado o gravedad de la lesión.
Cervicalgia: es lo más común. Ocurre entre el 62%100% de los pacientes. Puede ser irradiada a occipital, hombros o región interescapular.
Cefalea: suele ser de predominio suboccipital. Después de la cervicalgia es el síntoma más común y cerca del 97% de los pacientes a lo que se refiere.
Síndrome de túnel del carpo: es bastante común des
pués de latigazo cervical. Se manifiesta con dolor en la mano, pulgar o índice, dolor nocturno y parestesias (sensación de acorchamiento y hormigueo).
Inestabilidad y/o mareos:
Sensación vertiginosa o inestabilida. Se ve casi en el 50% de los pacientes.
Parestesias: las parestesias tanto de miembros superiores como inferiores son muy frecuentes.
Dolor lumbar: muy común tras una lesión de latigazo (42% de pacientes).
Disfunción de la articulación temporomandibular (mandíbula): bastante frecuente, aunque no suele diagnosticarse inicialmente.
TRATAMIENTO
El tratamiento más habitual inicial son antiinflamatorios y relajantes musculares orales. Sin embargo, estos fármacos producen efectos secundarios que limitan su uso. El tratamiento médico rehabilitador mediante movilizaciones y ejercicio se ha probado que es beneficio, pero sólo temporalmente. Hay poca evidencia científica que sugiera que técnicas como la estimulación transcutánea, los ultrasonidos, el calor o el hielo o la acupuntura puedan mejorar el pronóstico.
En cuanto al uso de ortesis en el latigazo cervical la tendencia actual es a inmovili zar durante 72 horas, ya que se ha demostrado que las inmovilizaciones más prolongadas producen un retardo en el proceso natural de curación. Su uso prolongado produce atrofia por desuso, facilita la contractura de partes blandas, acorta músculos, reduce la zona subescapular (tejido), incrementa la dependencia y la sensación de discapacidad.
La clave del tratamiento está en la correcta valoración de todos los signos y el tratamiento integral de todos los síntomas.
La vuelta a la actividad deportiva debe ser progresiva y muy cuidadosa. La natación es el mejor deporte para empezar siempre y cuando tengamos una buena técnica.
La mejor forma para recuperar nuestra lesión será trabajar ejercicios combinados que simulen nuestros movimientos de la vida diaria. Si nos recuperamos con un profesional, existen ejercicios muy interesantes con técnicas de reeducación propioceptiva y Kabat. Si trabajamos por nuestra cuenta, haremos ejercicios de fortalecimiento de brazo, hombro, región dorsal anterior y posterior.
Ejercicios con una pelota, toques de cabeza, volea, arrastrar la pelota por la pared apoyada en la frente (arriba y abajo, derecha e izquierda) también serán ejercicios idóneos para la región cervical debido a la íntima relación funcional entre el hombro y la región cervical.
No debemos olvidar los ejercicios de respiración y caja torácica imprescindibles en esta lesión por la también cercana relación con las costillas y musculatura respiratoria.
Como vemos, la recuperación del síndrome de latigazo cervical conlleva un tratamiento minucioso y delicado en el que no debemos pasar por alto ningún aspecto.
Lo más prudente es acudir lo más pronto posible a las consultas especializadas de este tipo de lesiones. Así acortaremos el tiempo de recuperación y la vuelta a la actividad deportiva. https://www.eldiario.es/campobase/reportajes/fisioterapia/Sindrome-latigazo-cervical_0_735976615.html
Diagnóstico, tratamiento y pronóstico del "Síndrome de Latigazo Cervical". 8 (1): 5-28.
RESUMEN
El denominado Síndrome de Latigazo Cervical (SLC) es una lesión de la columna cervical que se produce generalmente tras la colisión de vehículos a motor, al producirse una forzada extensión o flexión del cuello y una violenta oscilación de la cabeza de delante hacia atrás o de atrás hacia delante unidos a movimientos de lateralidad y torsión forzada del cuello.
Los objetivos principales de esta revisión consisten principalmente en definir el mejor protocolo de diagnóstico para el “Síndrome de Latigazo Cervical”, elaborar un programa de tratamiento para los signos y síntomas que esta lesión lleva consigo, así como estudiar el pronóstico de este tipo de patología.
Para la búsqueda bibliográfica se recurrió a diferentes bases de datos, páginas web, así como libros extraídos de varias bibliotecas.
Se han seleccionado diferentes autores, importantes en el ámbito del síndrome de latigazo cervical y se han observado diferencias tanto a la hora de explicar el mejor modo de diagnosticar la lesión, como en el tratamiento impuesto a los pacientes para su completa recuperación o el pronóstico de curación de la misma, encontrando algunos puntos en común en casi todos los estudios.
Para el correcto diagnóstico de esta lesión es imprescindible realizar una buena anamnesis incluyendo datos personales, historial clínico previo al accidente, circunstancias del accidente, exploración física, etc. Además de realizar pruebas complementarias por imagen como radiografías en distintas proyecciones, IRM, TC o EMG en los peores casos.
Para el tratamiento de esta patología es importante facilitar al paciente información acerca de su padecimiento, así como consejos importantes para llevar a la práctica. En cuanto a medidas terapéuticas que tenemos a nuestra disposición para paliar los efectos de las lesiones producidas encontramos: calor, frío, electroterapia, ultrasonidos, manipulaciones, tracciones cervicales, masajes…
Muchos son los factores que influyen en el pronóstico de la lesión, y aunque la mayoría de los pacientes se recuperarán de forma espontánea en unos meses tras el accidente, algunos permanecerán con síntomas persistentes y dolor crónico durante dos años o más.
PALABRAS CLAVE
Latigazo cervical, diagnóstico, tratamiento, pronósticos.
ABSTRACTO
Los llamados trastornos asociados al latigazo cervical (WAD) son lesiones de la columna vertebral que suelen producirse tras una colisión de vehículos, cuando se produce una extensión o flexión forzada del cuello y una oscilación brusca y dura de la cabeza, hacia atrás o hacia delante, junto con movimientos laterales y de torsión forzados del cuello.
Los objetivos principales de esta revisión son definir los mejores registros de diagnóstico médico para los trastornos asociados al latigazo cervical, elaborar un programa de tratamiento para los signos y síntomas que conlleva este tipo de lesiones, así como estudiar el pronóstico de esta patología. Se utilizaron diversas fuentes de información para la búsqueda bibliográfica: bases de datos, sitios web y libros de diversas bibliotecas.
Hemos seleccionado a diferentes autores importantes en el campo de los trastornos asociados al latigazo cervical y hemos observado diferencias tanto en la explicación del mejor método para diagnosticar la lesión como en el tratamiento empleado en los pacientes para su recuperación total o su pronóstico. Se encontraron similitudes en casi todos los estudios con los que trabajamos.
Para el correcto diagnóstico de esta lesión es imprescindible realizar una buena anamnesis que incluya datos personales, historial médico previo al accidente, circunstancias del accidente, exploración física, etc. Así como pruebas complementarias de proyección, RMI, TC o EMG en los peores casos.
Para el tratamiento de esta patología, es importante proporcionar al paciente información sobre su dolencia, así como consejos importantes para ponerlos en práctica. En cuanto a las medidas terapéuticas disponibles para aliviar los efectos de las lesiones, se encuentran las siguientes: calor, frío, electroterapia, ultrasonidos, manipulaciones, tracciones cervicales, masajes, etc.
Hay muchos factores que influyen en el pronóstico de las lesiones y, aunque la mayoría de los pacientes se recuperan espontáneamente a los pocos meses del accidente, otros permanecerán con síntomas persistentes y dolor crónico durante dos años o más.
PALABRAS CLAVE
Latigazo cervical, diagnóstico, tratamiento, pronóstico.
 |
| Síndrome de Latigazo Cervical |
Síndrome asociado a latigazo cervical
Síndrome de latigazo cervical
F. J. Juan García
a Servicio de Medicina Física y Rehabilitación. Povisa Centro Médico. Vigo. Pontevedra.
Definición
El término de latigazo fue descrito por primera vez por Crowe en 1928 para definir el mecanismo de subluxación brusca por hiperextensión seguida de hiperflexión de la nuca. Su definición actual es la dada por la Quèbec Task Force (1995): «El latigazo cervical es una aceleración-desaceleración con transferencia de energía a la región cervical. Puede producirse por un accidente de tráfico. Se pueden lesionar los tejidos blandos o hueso y puede producir una gran variedad de manifestaciones clínicas (síndrome asociado al latigazo cervical)» 1. La lesión está definida por el mecanismo de la lesión y se deben evitar términos poco claros, como, por ejemplo, esguince cervical, contractura cervical, rectificación de la columna, etc.
Epidemiología
Se estima una incidencia de 2-4 por 1.000 habitantes/año. En Québec (Canadá) en 1987 tenían 0,7 por 1.000 habitantes. En EE.UU., en 1993, 3,8 por 1.000 habitantes 1-4,6,7.
Biomecánica
Aproximadamente una tercera parte de los accidentes de tráfico son colisiones posteriores, y este tipo de accidentes es el responsable de la mayoría de las lesiones asociadas al latigazo cervical.
La lesión clásica sería: un vehículo sufre un impacto por detrás. En el momento del impacto el coche sufre aceleración hacia adelante 100 milisegundos, después el tronco y los hombros del paciente sufren esta aceleración similar al asiento del vehículo. La cabeza permanece estática en el espacio y resulta en un movimiento de hiperextensión forzada. Después de la extensión la fuerza de la inercia desplaza la cabeza hacia adelante. Un impacto a 32 km/h genera en la cabeza humana picos de aceleración de casi 12 G durante la extensión.
La flexión de la columna cervical tiene tope al chocar la barbilla con el pecho, no así la hiperextensión, que no tiene limitación anatómica. También pueden ocurrir mecanismos mixtos de rotación añadidos a la hiperextensión, dependiendo de la posición del paciente en el momento del impacto. Se sabe que impactos de baja velocidad (menos de 14 km/h) no pueden producir síndromes asociados a latigazo cervical.
Fisiopatología
El dolor producido por estas lesiones tiene una fisiopatología poco clara; puede tratarse de lesiones de los ganglios posteriores de C1-C2 o compresión de las facetas articulares de vértebras bajas C6-C7. Estudios en animales y humanos demuestran después de lesiones por latigazo cervical la existencia de roturas de ligamentos, avulsiones de platillos vertebrales, prolapsos discales, lesiones musculares, etc. El 49% de los pacientes tiene síntomas relacionados con la articulación; en el resto probablemente el origen sea muscular 8-11.
El papel de los cinturones de seguridad en cuanto a recepción o prevención de las lesiones por latigazo cervical no es claro. Parece que han aumentado desde la obligatoriedad del uso del cinturón. Sin embargo, éste salva vidas claramente. Los reposacabezas usados previenen correctamente este tipo de lesiones. Los siguientes factores hay que tenerlos en cuenta a la hora de tratar a un paciente con esta patología: ángulo de colisión, velocidad y tamaño de los vehículos, condiciones de la carretera, posición del paciente, posición del reposacabezas y uso del cinturón de seguridad.
Examen clínico
La historia clínica debería incluir información acerca de sexo, ocupación, patología previa de columna cervical incluidos otros accidentes similares, historia previa de alteraciones psicológicas, síntomas actuales, tiempo de presentación de los síntomas, circunstancias del accidente, posición de la persona en el momento del impacto y uso de dispositivos de seguridad. El examen físico debe incluir: palpación de puntos dolorosos, equilibrio articular de columna cervical, examen neurológico completo, lesiones asociadas y examen general. Se deben anotar tanto los datos positivos como los negativos. Es importante saber si el paciente era conductor o pasajero (el conductor puede percatarse del impacto y agarrarse al volante minimizando el daño). También es importante saber la posición de la cabeza en el momento del impacto, ya que la flexión es menor con rotación cervical.
El dolor de columna cervical es la queja más frecuente. Al principio no suele estar muy localizado, pero se incrementa con cualquier movimiento. No suele estar localizado en la columna cervical, sino que también puede señalarse en occipital o parte superior de los hombros. A las pocas horas o unos días el dolor o molestias de la región anterior de la columna cervical desaparece y se localiza en alguna región posterior o un hombro. Al contrario de lo que ocurre en la patología discal, el dolor no es muy importante para determinar el grado o gravedad de la lesión.
El movimiento de la columna cervical normal para la edad del paciente suele estar restringido. Al principio no es lo que más le suele importar, pero a medida que pasan los días, si la pérdida de movilidad afecta a las rotaciones, se transforma en una queja contante, casi más que el dolor.
Las actividades de la vida diaria pueden estar limitadas y es imposible mantener la situación de sedestación o bipedestación durante largos períodos de tiempo. Otro factor que refieren asiduamente los pacientes es la fatigabilidad, agravada por el reposo y el «no uso».
Cervicalgia
Es lo más común; ocurre entre el 62%-100% de los pacientes. Puede ser irradiada a occipital, hombros o región interescapular. Muchas son las estructuras que pueden causar lesiones y dolor. Es importante la valoración del recorrido articular, ya que establece los pronósticos de las lesiones.
Cefalea
Suele ser de predominio suboccipital; después de la cervicalgia es el síntoma más común y cerca del 97% de los pacientes a lo que se refiere.
Síndrome del túnel carpiano
Es bastante común después de latigazo cervical. Se manifiesta con dolor en la mano, pulgar o índice, dolor nocturno y parestesias. Puede estar relacionado con trauma directo en el salpicadero o volante. A veces es preexistente (mujeres mayores de 40 años).
Mareos/inestabilidad
Sensación vertiginosa o inestabilidad se ve casi en el 50% de los pacientes. Puede tener su origen en vértigo de origen cervical o alteración vestibular.
Parestesias
Las parestesias tanto de miembros superiores como inferiores son muy frecuentes. Puede existir síndrome de desfiladero torácico.
Fibromialgia
Aunque es bastante prevalente en la población, un 15% de los pacientes relaciona su inicio con una lesión por latigazo cervical.
Disfagia
Se encuentra en el 18% de los pacientes.
Dolor de espalda (lumbar)
Muy común tras una lesión de latigazo (42% de pacientes). Dolor particularmente miofascial. Hay que interpretar bien la presencia de hallazgos en resonancia magnética nuclear (RMN) lumbar dada la alta incidencia de anomalías en sujetos asintomáticos.
Disfunción de la articulación temporomandibular.
Bastante frecuente, aunque no suele diagnosticarse inicialmente.
El examen clínico debe realizarse con cuidado para evitar agravamiento de lesiones, sobre todo en el servicio de urgencias o en las primeras consultas. Es muy importante observar los siguientes aspectos:
1) Evaluación de rango de movimiento de la columna cervical (generalmente se realiza sentado). Suele estar reducido en general, después sólo será doloroso en algunas direcciones. Hay que anotar los ejes libres de dolor o con movilidad reducida. Exploraremos los 8 movimientos de la columna cervical (flexoextensión, rotación izquierda/derecha, inclinaciones y protracción-retracción).
2) Palpación de la columna en sedestación o supino para palpar las estructuras relajadas. Las estructuras activas se exploran mejor en sedestación. No debemos olvidar un examen neurológico completo, incluyendo sensibilidad, fuerza y reflejos osteotendinosos.
Grados de lesión por latigazo cervical
Seguiremos la propuesta de clasificación internacionalmente desde 1995 1.
Todos los grados pueden presentar hipoacusia, cefalea, pérdida de memoria, disfagia o dolor en la articulación temporomandibular.
1) Grado 0: no hay ni signos ni cervicalgia.
2) Grado I: puede haber cervicalgia o rigidez, pero no hay signos clínicos objetivables.
En el examen clínico la columna cervical es móvil y puede haber dolor en los últimos grados de movilidad. Generalmente lo más doloroso es la extensión. La flexión suele ser normal. La rotación explora básicamente los segmentos superiores C1-2, mientras que las inclinaciones los segmentos medios o inferiores. La exploración en decúbito supino puede comprobar un rango de movilidad más normal al estar en reposo las estructuras. La palpación muscular no suele ser muy dolorosa; puede apreciarse un leve contractura, a veces sólo una banda fibrilar, o se puede detectar algún punto gatillo o miofascial en regiones de trapecio. El examen neurológico es normal.
3) Grado II: cervicalgia con pérdida de recorrido articular o puntos dolorosos a la palpación (actualmente se admite grado IIA sin limitación de recorrido articular o IIB con limitación de recorrido articular). Al realizar el examen clínico generalmente el paciente acude con una postura fija, antiálgica. La columna cervical está severamente limitada. Los movimientos son dolorosos en cualquier dirección. Lo más afectado suelen ser las rotaciones. Explorando en supino no suele encontrarse excesiva mejoría en el recorrido articular. La palpación es muy dolorosa en inserciones musculares y regiones de trapecio, hombros y occipital, elevador de la escápula y esternocleidomastoideos. Se detectan fácilmente puntos gatillo en estos grupos musculares. La exploración neurológica tiene que ser normal.
4) Grado III-grado II +: presencia de lesión neurológica. Afectación de reflejos osteotendinosos o alteraciones sensitivomotoras.
5) Grado IV: presencia de fractura-luxación.
Estudios radiológicos
Se deben usar para excluir fracturas o subluxaciones. Los hallazgos serán generalmente normales. Ocasionalmente se puede ver pérdida de la lordosis cervical fisiológica, a la que actualmente no se da mucho valor al estar presente en sujetos asintomáticos. No es, por tanto, indicativa de patología por sí sola. Puede tener una relación con mal pronóstico. Los estudios dinámicos de flexión y extensión se deben realizar siempre ante la sospecha de inestabilidad cervical y bajo supervisión facultativa. La presencia de espondiloartrosis cervical es muy frecuente en la población asintomática. Hay que reflejarlo en la historia al ser un signo de mal pronóstico. Si realizamos estudios de RMN hay que tener en cuenta que debe existir una compensación clínica o radiológica antes de imputar los cambios encontrados al accidente. Se pueden ver, no obstante, hernias discales, lesiones óseas, lesiones ligamentosas, cavidades siringomiélicas, etc. Aproximadamente el 10% de la población asintomática puede tener alteraciones en la RMN, pero la protusión discal lateral raramente se encuentra en pacientes asintomáticos, y suelen tener radiculopatía. Los discos extruidos no se ven en pacientes asintomáticos. El 19% (28% en pacientes de más de 40 años) de la población asintomática presenta anormalidades en la RMN (hernias de disco, abombamientos discales, estenosis foraminales). El uso actual de RMN proporciona una alta tasa de falsos positivos 6.
Generalmente no hay motivo para solicitar en grado I y II ni escáner ni RMN, sólo en caso de grado III o dudas razonables en la evolución o por persistencia de síntomas sin evolución a la curación se podría solicitar RMN o tomografía axial computarizada (TAC).
Otras pruebas
Salvo indicación por la clínica no se debería solicitar ni electroencefalograma (EEG), electromiograma (EMG) o electroneurograma (ENG) de rutina en las lesiones asociadas al latigazo cervical. El EMG suele solicitarse en las primeras dos semanas y puede detectar signos de radiculopatía aguda. La prevalencia de signos patológicos en el EMG es del 8,6%-15% en sujetos sanos.
Los pacientes con lesiones asociadas al latigazo cervical pueden distinguirse de sujetos sanos mediante EMG de superficie del músculo trapecio; sobre todo en la fase crónica (más de 6 meses) se aprecia un descenso en la capacidad de relajación del trapecio. Esta prueba puede ser una herramienta objetiva en las lesiones por latigazo cervical 12.
Tratamiento de las lesiones asociadas a latigazo cervical
Una vez atendido el paciente en el servicio de urgencias y realizada las pruebas pertinentes se le debe remitir lo más pronto posible a las consultas especializadas en este tipo de lesiones. Se acorta el tiempo y el manejo experto es mucho más adecuado.
El tratamiento más habitual inicial son antiinflamatorios y relajantes musculares orales. Sin embargo, estos fármacos producen efectos secundarios que limitan su uso. El tratamiento médico rehabilitador mediante movilizaciones y ejercicio se ha probado que es beneficio, pero sólo temporalmente. Hay poca evidencia científica que sugiera que técnicas como la estimulación transcutánea, los ultrasonidos, el calor o el hielo o la acupuntura puedan mejorar el pronóstico.
En cuanto al uso de ortesis en el latigazo cervical la tendencia actual es a no inmovilizar los grados I-II más de 72 horas, ya que se ha demostrado que las inmovilizaciones más prolongadas producen un retardo en el proceso natural de curación. Su uso prolongado produce atrofia por desuso, facilita la contractura de partes blandas, acorta músculos, reduce la zona subescapular (tejido), incrementa la dependencia y la sensación de discapacidad.
Tanto el collar cervical blando como el semirígido sin apoyo inmovilizan bastante poco la columna cervical. Son más efectivos los que tienen apoyo occipitomentoniano. Por tanto debe evitarse el uso de collares blandos y usar los que tienen apoyo para los grados III y IV. El semirígido sin apoyo se puede usar en el grado II durante un corto espacio de tiempo, llevarlo durante 24 horas o retirarlos para dormir. No debe comprimir las estructuras anteriores del cuello y ha de colocarse en posición neutra o ligera flexión.
En el caso de que nos encontremos a pacientes que han utilizado ortesis durante más de dos semanas, que no es infrecuente, debemos proceder a su retirada de una manera progresiva. La retirada brusca puede producir un incremento de dolor importante. Por ejemplo: llevar dos horas y retirar una hora durante 3-4 días, después llevar una hora y retirar dos o tres horas hasta su total retirada.
Las recomendaciones generales se basan en tranquilizar al paciente y explicarle que los síntomas son por la lesión, que ha de centrarse en mejorar y mantener las actividades de la vida diaria. Todo tratamiento por el fisioterapeuta tiene que ir siempre acompañado de constante reaseguración del buen pronóstico y promover la actividad y el retorno a las actividades. Es importante evitar la dependencia de profesionales, así como que se prolonguen los tratamientos sin una correcta evaluación. Hay que insistir al paciente en que actúe como antes del accidente: con dolor o sin dolor hay que intentar que se minimicen las posibles secuelas.
Tratamiento
Los grados II y IV requieren un tratamiento más prolongado y específico. Describimos los grados I y II por ser los más habituales en la práctica clínica.
1) Grado I: analgésico y retorno al trabajo. No precisan fisioterapia.
2) Grado II A y B: el tratamiento consiste en reducir el dolor, informar al paciente y explicarle las consecuencias de una lesión por latigazo cervical, aconsejarle actividad y que repita ejercicios de movilidad de columna cervical dentro del rango que sea confortable y no doloroso, evitar el reposo y no llevar ortesis más de 72 horas, informar al paciente que las restricciones de movilidad pueden ocasionar alteraciones posturales y favorecer la cronicidad de síntomas. Asimismo, explique que ganar peso, usar ortesis o basarse en la medicación más que la actividad puede llevar a un retraso de la curación.
Fase aguda (hasta el décimo día aproximadamente)
Tratamiento diario. Aplicamos hielo o pack de frío 3-4 veces al día durante 12-15 minutos. Estimulación muscular/interferenciales de 80-150 Hz durante 15 minutos. Antiinflamatorios no esteroideos durante un corto período de tiempo o analgésicos dependiendo de la situación. Evitar relajantes musculares. Puede asociarse algún medicamento con contenido en hierro, zinc, magnesio, etc., para favorecer la recuperación muscular. Cinesiterapia pasiva de mantenimiento de recorrido articular en los tres ejes y sin dolor. Isométricos. Se inician ejercicios de propicepción al sexto día de tratamiento, por ejemplo, Kabat de brazo. Ortesis cervical sólo 48-72 horas.
Fase subaguda (del décimo día hasta el alta de fisioterapia [±21 días])
Aumente la actividad y expliquele que actúe como antes del accidente, que puede ser algo molesto, pero no será nada peligroso. Incrementar la incorporación laboral. Añadimos ultrasonidos 1-15 Hz 5 minutos dos-tres veces por semana 1,0 w/cm2 continuo si no hay inflamación, pulsados en otros casos. Restaurar rango de movilidad cervical. Movilizaciones activas asistidas. Isométricos. Interferenciales 80-150 Hz y posterior aplicación de hielo durante 10 minutos para el control del dolor. Intentar que vuelva a sus actividades lo más pronto posible.
Puede usarse toxina botulínica con efectividad en los puntos gatillos del trapecio de pacientes en los que persiste el dolor localizado más de 6-8 semanas. Se inyecta en trapecio en dos o tres puntos gatillo. La dosis habitual es de 25-30 unidades (depende del preparado comercial que se utilice). Produce denervación química durante 3-4 meses con muy buenos resultados 13.
Puede utilizarse sin una clara evidencia de beneficio. Estimulación transcutánea (TENS) en caso de cervicobraquialgia. Analgesia 100 Hz, 150 µs durante 20-30 minutos. Para estimulación 1-4 Hz, 200 µs durante 20-30 minutos. TENS para síndrome vestibular 80 Hz a 100 µs. Electrodos pequeños a nivel paravertebral a nivel de segunda vértebra y otros en trapecio contralateral. No producir contracción. Onda corta o microonda durante 10-15 minutos continuos. Masaje.
No se recomienda por escasa evidencia científica las manipulaciones, tracciones cervicales, láser, almohadas cervicales, inyecciones con esteroides o collarines magnéticos.
Consideramos que el latigazo cervical no se ha resuelto adecuadamente y necesita una reevaluación completa cuando el paciente es incapaz de realizar sus actividades habituales. Si persiste el dolor o la limitación de movilidad, pero puede realizar sus tareas habituales, lo consideramos resuelto.
Los siguientes son signos de alarma que nos indican que intentar otras estrategias de tratamiento: no mejora en la primera semana de tratamiento, empeora en una o dos semanas, tiene síntomas o signos de magnificación, no acepta las recomendaciones, sigue en reposo y no desarrolla actividades de la vida diaria, la medicación no le hace efecto o quiere más, no acepta volver al trabajo, está obteniendo ganancia social o financiera por la lesión y manifiesta signos o síntomas de depresión.
Cuando el paciente se estabiliza y no se objetiva mejoría (rango de movilidad, dolor, etc.) durante 14 días se debe proceder a su alta y programar tratamiento domiciliario con recomendaciones generales.
El daño permanente es muy raro. A largo plazo el pronóstico es muy bueno y los síntomas se reducen con el tiempo en frecuencia e intensidad. Se recomienda aconsejarle que realice ejercicio de columna cervical; el ejercio no disminuirá el dolor, pero mejorará la función. Se indica la realización de ejercicio de acondicionamiento cardiovascular general (natación, caminar, etc.)
Latigazo cervical crónico
No disponemos de pruebas diagnósticas ni de exploración clínica para distinguir pacientes con intenciones de «neurosis de renta». Pueden ser factores agravantes o cronificantes la amplificación de síntomas por factores psicosociales, creer que se tiene una enfermedad grave, desempeñar un papel de enfermo por litigios y compensación, aprovechar el sensacionalismo de los medios de comunicación, la desconfianza de los médicos y expertos, los intereses de estamentos no médicos, etc.
No está clara su existencia y probablemente esté relacionada con alteraciones o trastornos funcionales somáticos. Es verdad que no todos los pacientes pretenden un grado de compensación, y persisten los síntomas incluso después de haber terminado el litigio. Su manejo clínico es realmente muy difícil 14.
Pronóstico de las lesiones asociadas a latigazo cervical
Es una patología limitada y benigna. El tiempo medio de recuperación es de 31 días. Sin embargo, es una patología que se puede cronificar si no se trata adecuadamente, ya que el 26% de los pacientes serán incapaces de volver a su trabajo antes de 6 meses, un 9% presenta discapacidad para todo tipo de trabajo y un 36% puede perder el empleo o pasar largas épocas de baja laboral por estas lesiones. Se sabe que tendrán un peor pronóstico las siguientes condiciones: severidad de los síntomas o presencia de lesión radicular inmediatamente a la lesión, la presencia de cefalea, dolor muscular y parestesias en manos, historia de cefalea previa al accidente, reacción al accidente (insomnio, ansiedad), dudas iniciales del pronóstico a largo plazo, presencia de espondiloartrosis, curvatura anormal en radiología simple, disturbios psicológicos previos, depresión reactiva, problemas financieros o familiares actuales, pacientes mayores de 60 años, mujeres y empleos. parciales o desempleados.
Debemos recordar a la hora de evaluar estos pacientes que entre un 16%-18% de la población tiene dolor cervical crónico (más de un año). La disminución del recorrido articular de la columna cervical hay que correlacionarlo con las tablas de la edad del paciente. Son necesarias pruebas de radiología básica cuando existe dolor, trauma, cronicidad y hay que documentar casos de posible litigio.
Secuelas
Es sin duda alguno uno de los capítulos con más controversia15. Realmente el tiempo medio de curación suele ser entre 40-60 días, con una media de 20-25 sesiones de fisioterapia. No existe, ni siquiera se recomienda, tratamiento pasivo más prolongado. En líneas generales las secuelas que pueden presentar estas lesiones suelen ser: grado I sin secuelas, grado II con cervicalgia leve-moderada o síndrome postraumático leve-moderado. Sí se debe especificar a la hora del alta la presencia de equilibrio articular (rigidez con limitación de flexoextensión o inclinaciones), siempre teniendo en cuenta las tablas ajustadas a la edad del paciente, la presencia de hernia o protrusiones discales siempre que den sintomatogía (recordamos la alta incidencia de imágenes radiológicas en pacientes asintomáticos).
También hay que recoger la persistencia o no de síntomas asociados, como, por ejemplo, mareos/inestabilidad, etc.
Conclusión
Pocas patologías en Medicina generan tanta controversia en su diagnóstico y tratamiento como las lesiones asociadas a latigazo cervical. Unos cuantos factores que influyen en el gran desconocimiento de esta patología son los estudios sobre la influencia del litigio en la persistencia de los síntomas, la falta de consenso en su tratamiento, la discrepancia existente entre los médicos asistenciales y los peritos médicos de las compañías a la hora de establecer las secuelas, etc.
Recientemente se está intentando protocolizar el tratamiento de estas lesiones dado la alta repercusión que tienen en cuanto a coste sanitario e indemnizaciones. Sin embargo, se está pasando de tratar indiscriminadamente a todos los «esguinces cervicales» durante varios meses a no tratarlos por no existir pruebas «obje-tivas» del daño producido en el accidente.
Sólo se puede diagnosticar y tratar correctamente lo que se conoce, y desgraciadamente no siempre se recibe una asistencia adecuada. Las lesiones asociadas a latigazo cervical son una patología con un conjunto de síntomas muy definidos, de difícil manejo clínico e influenciada por factores ajenos a la asistencia: obligatoriedad de indemnización, enfermedades preexistentes, etc.
No conocer sus síntomas y tratarlo inadecuadamente conduce sin duda alguna a que aumenten las secuelas y cada vez encontremos mayor número de lesiones de tipo crónico de la secuela, probablemente más comunes, no fatales en los accidentes de tráfico.
Bibliografía
1 Spitzer WO, Skovron ML, Salmi LR, Cassidy JD, Duranceau J, Suissa S, et al.
Monografía científica del Grupo de Trabajo de Québec sobre los trastornos asociados al latigazo cervical: redefinir el «latigazo cervical» y su tratamiento.
Columna vertebral, 20 (1995), págs. 1S-73S
Medline
2 Ferrari R,Russell AS.
Epidemiología del latigazo cervical: un dilema internacional.
Ann Rheum Dis, 58 (1999), págs. 1-5
Medline
3 Hildingsson C,Toolanen G.
Resultado tras una lesión de tejidos blandos de la columna cervical. Estudio prospectivo de 93 víctimas de accidentes de tráfico.
Acta Orthop Scand, 61 (1990), págs. 357-9
Medline
4. Estación base de Radanov.
Epidemiología del latigazo cervical.
Ann Rheum Dis, 59 (2000), págs. 395-6
Medline
5. Estado nosológico del síndrome de latigazo cervical: una revisión crítica basada en un enfoque metodológico. Spine 1996;21(23):2735-46.
6 millas KA, Maimaris C, Finlay D, Barnes MR.
Incidencia y significado pronóstico de las anomalías radiológicas en lesiones de tejidos blandos de la columna cervical.
Skeletal Radiol, 17 (1988), págs. 493-6
Medline
7 Croft AC,Freeman MD.
De la «columna ferroviaria» al «latigazo cervical tardío»: ¿casos de controversia injusta?
Top Clin Chiro, 5 (1998), págs. 54-61
8 Freeman MD,Croft AC,Rossignol AM.
Trastornos asociados al latigazo cervical: perfeccionamiento del latigazo cervical y su tratamiento por el Grupo de trabajo de Québec.
Spine, 23 (1998), págs. 1043
Medline
9 Obeliienene D, Schrader H, Bovim G, Miseviciene I, Sand T.
Dolor después de un latigazo cervical: un estudio de cohorte prospectivo y controlado.
J Neurol Neurosurg Psychiatry, 66 (1999), págs. 279-83
Medline
10 Lesión por latigazo cervical. J Rheumatol 1999;26:1206-7. [Carta.]
11 Lord SM, Barnsley L, Wallis BJ, Bagduk N, et al.
Dolor crónico en la articulación cigapofisaria cervical después de un latigazo cervical: un estudio de prevalencia controlado con placebo.
Spine, 21 (1996), págs. 1737-45
Medline
12 Nederhand MJ, Izerman MJ, Hermens HJ, Bateu CT, Zilvold G.
Disfunción muscular cervical en el trastorno asociado al latigazo cervical crónico grado II (WAD-II).
Columna vertebral, 25 (2000), págs. 1938-43
Medline
13 Freund B, Schwartz M.
Tratamiento del dolor de cuello asociado al latigazo cervical con toxina botulínica A: un estudio piloto.
J Rheumatol, 27 (2000), págs. 481-4
Medline
14 Norris SH,Watt I.
El pronóstico de las lesiones en el cuello resultantes de colisiones traseras de vehículos.
J Bone Joint Surg, 65B (1983), págs. 608-611
15 Wiley AM,Lloyd J,Evans JG.
Secuelas musculoesqueléticas de las lesiones por latigazo cervical.
Adv Q, 7 (1986), págs. 65-73
 |
| SIGNOS Y SÍNTOMAS DE LESIÓN CERVICAL |
 |
| REPOSACABEZAS: COMO SALVAR EL CUELLO |
 |
| REPOSACABEZAS |
INMOVILIZACIÓN CERVICAL
"Las buenas intenciones NO salvan vidas, si no sabes como hacerlo y no estas cualificado, pues mejor dejalo como esta, estaríarias ayudando mas al paciente" by @drramonreyesmd
La inmovilización son una serie de y técnicas que se aplican a la víctima traumática con el fin de estabilizar e inmovilizar la columna vertebral y las medidas extremidades durante la asistencia inicial para atenuar los posibles efectos de una lesión primaria y evitar lesiones secundarias, preparándola para un traslado seguro.
Si la gravedad de las lesiones lo permite, siempre antes de movilizar hay que inmovilizar, después se procede a la movilización en bloque hasta la camilla de traslado o al vehículo que ha de transportarla a un centro hospitalario.
Realizamos la inmovilización para la extracción o rescate de la víctima y para el transporte, y se mantiene al menos hasta la transferencia hospitalaria.
La secuencia de inmovilización que se aplica habitualmente incluye la colocación sistemática de collarín cervical rígido, la utilización de tablero espinal corto o dispositivo espinal de Kendrick para la extracción de pacientes en el asiento del vehículo, el empleo de tableros espinales largos o de camillas de cuchara para el levantamiento y traslado, y la utilización de colchones de vacío para el transporte en la ambulancia.
Material:
COLLARÍN CERVICAL
Es el elemento más importante en la inmovilización espinal y el primero que intentaremos colocar.
Un collarín cervical debe ser rígido, con apoyo mentoniano y, preferentemente, disponer de un orificio anterior amplio para facilitar la inspección, la toma de pulso carotídeo, etc.(collarín tipo Philadelphia o Sitfneck). Podría ser de una sola talla o multitalla.
Se debe complementar con inmovilizadores laterales de cabeza.
TÉCNICA DE COLOCACIÓN DEL COLLARÍN CERVICAL
Son necesarias dos personas.
1- El rescatador 1 accede a la víctima preferentemente por delante conforme se presenta, valora su estado y sujeta la cabeza en posición neutra, con la nariz al frente.
2- El rescatador 2 accede por detrás, sujeta la cabeza de la víctima en la misma posición y permite que el rescatador 1 libere sus manos para realizar la valoración.
3- El rescatador 1 tras inspeccionar el cuello y palpar las apófisis espinosas cervicales buscando puntos dolorosos, mide el cuello y elige la talla del collarín.
4- Mientras el rescatador 2 sigue sujetando la cabeza, el rescatador 1 procede a colocar el collarín.
5- El rescatador 2 debe inmovilizar y traccionar permanentemente el cuello de la víctima aún después de tener colocado el collarín, ya que este permite un cierto grado de movilidad.
Los collares de extracción también conocidos como collarines o cuellos cervicales pueden provocar una separación anormal entre las vértebras en presencia de una lesión disociativa.
En presencia de lesión grave, la aplicación del collar dio como resultado una separación de 7,3 mm ± 4,0 mm entre C1 y C2 en un modelo de cadáver.
En varios estudios, los collares tienen el efecto de alejar la cabeza de los hombros.
Fx Fractura lumbar
Relacionado:
Síndrome de Latigazo Cervical
Cinematica de Trauma ATROPELLO, Explosión, Peatones
Inmovilizacion Espinal en el Paciente de Trauma, Inmovilizacion Selectiva, El NEXUS, El Canadian C-Spine Rule, Consenso Británico
#MSPOrtopedia | Comprender que partes o niveles de la columna controla algunos músculos del cuerpo nos permitirá controlar mejor nuestros movimientos.
Conoce los niveles de la columna que influyen en los músculos con esta infografía que hemos preparado para ti.


Dramática lesión de la columna cervical secundaria a videolaringoscopia en un paciente con espondilitis anquilosante
Lesión dramática de la columna cervical secundaria a videolaringoscopia en un paciente que padece espondilitis anquilosante https://pubs.asahq.org/anesthesiology/article/135/3/495/116017/Dramatic-Cervical-Spine-Injury-Secondary-to
Mujer de 84 años con antecedentes de espondilitis anquilosante fue programada para una biopsia de ganglios linfáticos bajo anestesia general.
ver relacionado
ESPONDILITIS ANQUILISANTE. Infografía por MSP
https://emssolutionsint.blogspot.com/2023/05/espondilitis-anquilisante-infografia-by.html
Latigazo Cervical
https://emssolutionsint.blogspot.com/2016/11/sindrome-de-latigazo-cervical.html
La evaluación anestésica preoperatoria mencionó una posible intubación difícil debido a una deformidad en flexión cervical rígida con rango de movimiento limitado. El paciente estaba alerta con un examen neurológico normal. Las imágenes preoperatorias mostraron evidencia de columna de bambú sin ninguna fractura subyacente. Se considerarán tanto la videolaringoscopia como la intubación con fibra óptica para el manejo de la vía aérea.
Se prefirió la videolaringoscopia porque el operador estaba más familiarizado con esta técnica.
El videolaringoscopio se insertó mediante tracción en línea. El operador no logró introducir el tubo traqueal debido a la rigidez cervical y las dificultades para exponer la epiglotis. El paciente fue intubado después de dos intentos. Durante el postoperatorio se presentó hipotensión e insuficiencia respiratoria aguda. El examen neurológico mostró una hemiparesia izquierda. Una tomografía computarizada con reconstrucción sagital del cuello reveló una fractura por dislocación C5-C6.

Hernia

DESFIBRILADOR AED, DEA, DESA. Muerte Subita y Cardioproteccion "Zona Cardioprotegida" Desfibrilador Externo-Automático
Tipos de células musculares
En los #Músculos del cuello se pueden apreciar tres regiones: a.- Región lateral del cuello: músculo cutáneo del #cuello , #músculo esternocleidomastoideo, músculos escalenos (anterior, medio y posterior), músculo recto lateral de la cabeza b.- Región anterior o hioidea: se divide en suprahioideos (músculo digástrico, músculo estilohioideo, músculo milohioideo, músculo genihioideo) e infrahioideos (músculo esternohioideo, omohioideo, esternotiroideo, tirohioideo).
c.- Región prevertebral o posterior del cuello: Trapecio, Recto anterior mayor de la cabeza, recto anterior menor de la cabeza y músculo largo del cuello.
Los músculos que usamos para doblar la cabeza hacia los lados o para hacerla girar se llaman Esternocleidomastoideos y el que usamos para moverla hacia atrás Esplenio.
 ESPLENIO:
ESPLENIO:El esplenio es un músculo situado debajo del trapecio y del esternocleidomastoideo, es un músculo ancho y delgado, que ocupa toda la altura de la nuca y la parte superior del dorso.
ORIGEN: Se origina en la mitad inferior del ligamento de la nuca y en las apófisis espinosas de las últimas vértebras cervicales y las 3 ó 4 primeras vértebras dorsales, así como en el tercio caudal del ligamento cervical dorsal. Desde aquí sus fibras se dirigen craneal y lateralmente.
INSERCIÓN: Las que proceden de la parte craneal forman un cuerpo muscular aplanado, que se inserta en los dos tercios laterales de la línea occipital craneal y en la cara lateral de la apófisis mastoides: es el esplenius capitis. Las que proceden de la parte caudal rodean el borde lateral del esplenio de la cabeza y terminan insertándose en el tubérculo dorsal del proceso costotransverso de la tercera cervical y, a veces de la segunda. A esta parte se la denomina esplenius cervicis.
ACCIÓN: Tiene una función unilateral y otra bilateral; la primera es de inclinación y rotación de la cabeza hacia el mismo lado, la segunda es de extensión o hiperextensión del cráneo y el cuello.
 ESTERNOCLEIDOMASTOIDEO:
ESTERNOCLEIDOMASTOIDEO:El músculo esternocleidomastoideo es un músculo de la cara lateral del cuello, en la región anterolateral; largo, robusto, constituido en su tramo torácico por dos manos o cabezas: la esternal, cilíndrica, y la clavicular, aplanada.
ORIGEN: Mango del esternón y porción medial de la clavícula. Presenta, en su origen torácico, dos porciones claramente distintas: una porción interna, originada en el esternón, y otra externa, originada en la clavícula. La primera ha recibido el nombre de cabeza esternal, la segunda de cabeza clavicular.
La cabeza esternal arranca de la cara anterior del manubrio esternal a través de un tendón potente, cuyas fibras más mediales a menudo se entrecruzan con las del lado opuesto y la cabeza clavicular se inserta en la parte posterior de la cara superior del tercio medial de la clavícula por medio de cortas fibras tendinosas y carnosas entremezcladas. Estos dos extremos inferiores, al principio diferenciados, se reúnen algo más arriba, formando con la clavícula el triángulo de Sedillot.
INSERCIÓN: Apófisis mastoidea del temporal y línea nucal superior.
ACCIÓN: Es flexor, inclinador y rotatorio de la cabeza. Este músculo permite tres acciones diferentes: la rotación de la cabeza al lado contrario, la inclinación lateral y una leve extensión de la cabeza. Simultáneamente: extensión de la cabeza sobre el cuello y aisladamente: ínclina la cabeza hacia el músculo que se contrae.
 ESCALENOS:
ESCALENOS:Los músculos escalenos es un grupo de tres pares de músculos a los lados del cuello, llamados el escaleno anterior, escaleno medio y escaleno posterior. Están inervados por los nervios espinales C4-C8.
ORIGEN: Estos músculos se originan en las apófisis transversas de las vértebras cervicales de C2 a C7.
INSERCIÓN: Se insertan en la primera y segunda costillas.
ACCIÓN: La acción de los músculos escalenos anterior y medio es la elevación de la primera costilla y la rotación del cuello hacia el mismo lado; la acción del escaleno posterior es elevar la segunda costilla e inclinar el cuello hacia el lado opuesto. También actúan como músculos respiratorios accesorios en la inspiración, junto con el esternocleidomastoideo.
 TRAPECIO:
TRAPECIO:El trapecio es un músculo situado en la región posterior del cuello y del tronco.
ORIGEN: Surge, en la línea media, desde la protuberancia occipital externa, ligamento de la nuca, la parte medial de la línea superior, nuca, y las apófisis espinosas de las vértebras C7-T12
INSERCIÓN: En los hombros, en el lateral de la tercera parte de la clavícula, el acromion, y en el cuerpo de la escápula.
ACCIÓN: Cuando toma punto fijo en el eje del tronco, eleva el hombro y acerca la escápula a la columna vertebral. Fijado en la cintura escapular, extiende la cabeza haciéndola girar. La porción descendente es rotadora superior de la escápula y la porción ascendente es rotadora inferior. Es rotador y elevador de la cabeza y produce la rotación, retroceso, elevación y la abducción de la escápula. Su músculo antagonista es el Serrato mayor y el dorsal ancho.
 MÚSCULO ELEVADOR DE LA ESCÁPULA:
MÚSCULO ELEVADOR DE LA ESCÁPULA:El músculo elevador de la escápula es un músculo que se encuentra en la parte inferior de la nuca, es par y tiene forma triangular.
ORIGEN: Se origina en las apófisis transversas de las cuatro o cinco primeras vértebras cervicales.
INSERCIÓN: Se inserta, por abajo, en el ángulo superior del borde medial de la escápula; El trayecto de sus fibras es oblicuo, hacia abajo y hacia fuera.
ACCIÓN: Es elevador y aductor de la escápula, e inclina la columna vertebral. La amplitud del movimiento de elevación de la escápula es de 10 cm y este músculo es el responsable de elevarlo 5 cm.
CIRUGÍA DE GUERRA TRABAJAR CON RECURSOS LIMITADOS EN CONFLICTOS ARMADOS Y OTRAS SITUACIONES DE VIOLENCIA VOLUMEN 1 C. Giannou M. Baldan CICR
Manual CIERRE DE HERIDAS por ETHICON
Manual Práctico de Cirugía Menor. Grupo de Cirugía Menor y Dermatología. Sociedad Valenciana de Medicina Familiar y Comunitaria
Todas nuestras publicaciones sobre Covid-19 en el enlace
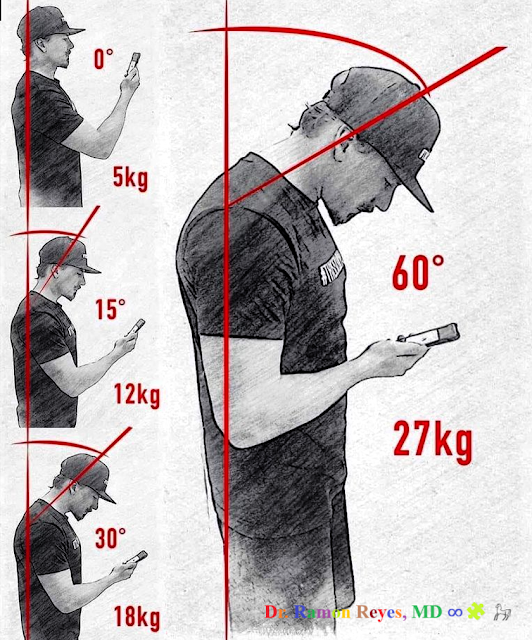
El hecho de que la cabeza pese unos 5 kg no es nada nuevo. LEER https://emssolutionsint.blogspot.com/2022/10/anatomia-huesos-del-craneo.html Dr. Ramon Reyes, MD ∞🧩 𓃗
Cuando el paciente con lesión de columna a nivel cervical te pide dar un paseito para buscar un café en la cafetería.
#DrRamonReyesMD
Terapia de Rehabilitación a lo Bestia
Cuidado quien es tu terapeuta, los peligros de recibir tratamientos no basados en evidencia científica.
Cuello de jirafa https://www.facebook.com/DrRamonReyesMD/videos/1137199160974803 niño chino con un cuello de jirafa inusualmente largo https://emssolutionsint.blogspot.com/2024/01/anatomia-extrana-caso-del-chico-jirafa.html publicado por Dr. Ramon Reyes, MD ∞ 🧩 𓃗 #DrRamonReyesMD ∞ 🧩 @DrRamonReyesMD
Datos curiosos sobre el Cuello / Región Cervical
Por favor comparta nuestras REDES SOCIALES @DrRamonReyesMD, así podremos llegar a más personas y estos se beneficiarán de la disponibilidad de estos documentos, pdf, e-book, gratuitos y legales.
Pinterest
Gorjeo
Blog
Gracias a todos el Canal somos más de 1000 participantes en WhatsApp. Recordar este es un canal y sirve de enlace para entrar a los tres grupos; TACMED, TRAUMA y Científico. ahí es que se puede interactuar y publicar. Si le molestan las notificaciones, solo tiene que silenciarlas y así se beneficia de la información y la puede revisar cuando usted así lo disponga sin el molestoso sonido de dichas actualizaciones, Gracias a todos Dr. Ramon Reyes, MD Enlace al
AVISO IMPORTANTE A NUESTROS USUARIOS
Este Blog va dirigido a profesionales de la salud y público en general EMS Solutions International garantiza, en la medida en que pueda hacerlo, que los contenidos recomendados y comentados en el portal, lo son por profesionales de la salud. Del mismo modo, los comentarios y valoraciones que cada elemento de información recibe por el resto de usuarios registrados –profesionales y no profesionales-, garantizan la idoneidad y pertinencia de cada contenido.
Es pues, la propia comunidad de usuarios quien certifica la confiabilidad de cada uno de los elementos de información, a través de una tarea continua de refinamiento y valoración por parte de los usuarios.
Si usted encuentra información que considera errónea, le invitamos a hacer efectivo su registro para poder avisar al resto de usuarios y contribuir a la mejora de dicha información.
El objetivo del proyecto es proporcionar información sanitaria de calidad a los individuos, de forma que dicha educación repercuta positivamente en su estado de salud y el de su entorno. De ningún modo los contenidos recomendados en EMS Solutions International están destinados a reemplazar una consulta reglada con un profesional de la salud.