[5] R. E. Eckart, E. A. Shry, A. P. Burke, J. A. McNear, D. A. Appel, L. M. Castillo-Rojas, L. Avedissian, L. A. Pearse, R. N. Potter, L. Tremaine, P. J. Gentlesk, L. Huffer, S. S. Reich, and W. G. Stevenson, “Sudden Death in Young Adults,” J. Am. Coll. Cardiol., vol. 58, no. 12, pp. 1254–1261, Sep. 2011.
¿Cuál es el riesgo? ¿Cómo prevenirlo? | 18 MAY 15
Muerte súbita en atletas
Esta revisión resume las causas más comunes de muerte cardiaca repentina en atletas y examina si el entrenamiento sistemático podría aumentar el riesgo así como las estrategias para prevenirlo.
Introduccion
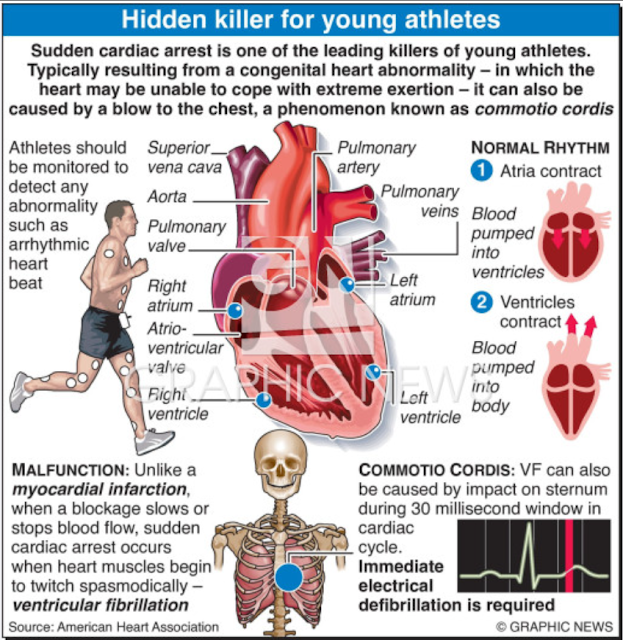
La muerte súbita se define como la muerte inesperada que ocurre generalmente dentro de la primer hora del inicio de los síntomas en presencia de testigos. En el caso de no haber testigos se la considera cuando la muerte se produce 24hs. después que el individuo fue visto vivo y en buenas condiciones generales.
Es la principal causa de muerte en atletas, con una incidencia estimada de 1/50.000 o 1/80.000 atletas por año. Existe un gran rango de incidencia ya que en algunas subpoblaciones se ha reportado 1 muerte entre 3000 atletas y en otras 1 en 1.000.000. Los hombres de raza negra o afroamericana, jugadores de básquetbol, parecen estar en mayor riesgo que otros subgrupos. A pesar de ser una condición rara, es importante su impacto tanto en la comunidad deportiva como en la comunidad general.
La percepción generalizada de la población es que los atletas representan ejemplos de salud y vitalidad, por lo que una muerte de estas características podría generar fuertes emociones y descreimiento.
La estima que generan los atletas en combinación con los reportes de los medios de TV altamente emotivos, simbolizan tragedias no solo a nivel personal o familiar sino también a nivel público.
Esta revisión resume las causas más comunes de muerte cardiaca repentina en atletas y examina si el entrenamiento sistemático podría aumentar el riesgo.
También considera todas aquellas medidas que pueden tomarse para su prevención.
¿Qué es un atleta?
Un atleta competitivo es aquel que “participa en un equipo deportivo organizado o lo hace en forma individual participando de competencias regulares de elevada excelencia y que requiere entrenamiento intenso y sistemático.”
Generalmente esta definición incluye: estudiantes secundarios, universitarios, aquellos que participan en deportes pagos. Los niños y adolescentes menores a 14 años que entran en esta definición también son considerados atletas.
Lo que diferencia a un atleta competitivo de aquellos deportistas recreacionales es la habilidad y libertad del participante para juzgar cuando es prudente detener el esfuerzo físico. Los atletas competitivos se encuentran bajo la dirección de un entrenador que los entrena y motiva.
¿Cuáles son las causas de muerte súbita en atletas?
Frecuentemente estas muertes ocurren por una condición preexistente que puede haber sido o no diagnosticada previamente. En los atletas de 35 años o mayores la principal causa es la enfermedad ateroesclerótica de las arterias coronarias.
En los menores de 35 años las causas más frecuentes son las enfermedades genéticas, o las patologías cardiovasculares adquiridas, como las cardiomiopatías.
En el cuadro se ven las causas más comunes de muerte súbita en atletas, incluyendo causas estructurales, arritmogénicas, y anormalidades cardiacas adquiridas.
Para muchas de estas patologías el síntoma cardinal puede ser la muerte súbita, otros atletas pueden experimentar síntomas previos como: sincope, dolor de pecho o arritmias ventriculares súbitas.
En los casos de muerte súbita cardiaca, las causas no cardiacas deben ser excluidas y las pruebas toxicológicas deben ser negativas. Una autopsia negativa de una muerte inexplicable, donde no puede determinarse la causa es importante y ocurre en el 30% de las muertes súbitas en atletas.
En alrededor del 50% de las muertes inexplicables, el diagnóstico, podría realizarse luego de una evaluación cardiaca de los miembros de la familia, con un estudio que lo demuestre basado en el screening familiar.
Causas inherentes:
Estudios realizados en el Inglaterra y en EE.UU. han hallado como causa más probable a la cardiomiopatía hipertrófica. Esta es una enfermedad genética, con una prevalencia estimada de hasta 1 en 200 individuos. Se caracteriza por una hipertrofia inexplicable del ventrículo izquierdo, lo que puede producir fibrilación/taquicardia ventricular y muerte súbita.
Otros estudios realizados en Italia y Dinamarca hallaron a la cardiomiopatía/displasia arritmogénica del ventrículo derecho como causa común de muerte en atletas jóvenes.
Esta patología es otra forma genética de patología cardíaca, que se caracteriza por el reemplazo de las fibras musculares del miocardio por fibras que contienen grasa lo que produce dilatación ventricular derecha. También es posible el compromiso ventricular izquierdo o el de ambas cavidades ventriculares. Esta enfermedad tiene una prevalencia de 1 caso en 5000 individuos en la población general y pude exacerbarse en personas que realizan entrenamiento intenso de resistencia.
Las anormalidades congénitas de las arterias coronarias también contribuyen a la muerte súbita en atletas. Un estudio ha demostrado que las anormalidades de las coronarias son responsables del 17% de las muertes de origen cardiaco en una cohorte de atletas.
Además de las causas estructurales, las enfermedades primarias arritmogénicas, también conocidas como patologías de los canales cardiacos, contribuyen a la mortalidad en deportistas de alto rendimiento, especialmente en aquellos con autopsia negativa y muerte repentina e inexplicable. Esta patología de los canales, como el síndrome familiar de QT largo, puede causar arritmias ventriculares muy riesgosas para el individuo, que incluyen la Torsade de Pointes y la fibrilación ventricular, lo que puede resultar en muerte súbita.
Otros desórdenes arritmogénicos incluyen el síndrome de Wolff – Parkinson- White que puede causar taquicardia supraventricular, fibrilación auricular, fibrilación ventricular, muerte súbita cardiaca o taquicardia ventricular catecoaminérgica polimórfica que se manifiesta ante ejercicio inducido o estrés emocional generando taquicardia ventricular polimórfica y sincope.
Se necesita una mayor evaluación para determinar cómo estas patologías pueden producir muerte súbita en atletas.
Causas adquiridas:
Las causas adquiridas pueden ser: infección viral que produce miocarditis, anormalidades vasculares como disección aortica o el uso/abuso de drogas.
La conmoción cardiaca entra en esta categoría y genera fibrilación ventricular y muerte súbita cardiaca a partir de un trauma en el pecho.
¿Puede el ejercicio físico desencadenar la muerte súbita?
La muerte súbita y repentina en un atleta sano puede llevar a preguntarse si el ejercicio puede ser un inductor de este desenlace. En aquellos individuos con una enfermedad genética cardiaca u otra anormalidad por ejemplo (malformación de la válvula) el ejercicio físico podría predisponer a un aumento del riesgo.
Estudios sugieren que la participación en deportes competitivos podría aumentar el riesgo de un evento cardiaco según el tipo de patología de base y el impacto que tenga sobre ésta el ejercicio físico intenso.
Generalmente esta condición preexistente brinda un “sustrato” como puede ser la hipertrofia o fibrosis cardiaca y el ejercicio es el “desencadenante” de las arritmias a través de los cambios fisiológicos inducidos, como el aumento de los niveles de catecolaminas, acidosis y deshidratación.
Algunos estudios incluido uno realizado en Italia , prospectivo, de 21 años de duración ha demostrado un mayor riesgo relativo de muerte súbita cardiaca en atletas comparado con los no atletas.
Por el contrario otros estudios no han observado diferencias en la incidencia muerte súbita entre deportistas profesionales o aquellos individuos que lo hacen en forma recreacional. Hasta el momento la conclusión sigue siendo poco clara y podría depender de lesiones cardiacas . Sin embargo , la evidencia sugiere que el ejercicio es un desencadenante potencial de muerte súbita cardíaca.
¿El entrenamiento intenso puede producir remodelamiento cardiaco y como consecuencia la muerte súbita?
Desde el siglo pasado es conocido que el corazón de un atleta difiere del corazón de una persona sedentaria.
El entrenamiento intenso y sistemático practicado por atletas, particularmente aquellos de resistencia, induce cambios a nivel estructural, funcional y eléctrico en el corazón. Esto puede manifestarse como agrandamiento cardiaco, patrones anormales en la electrocardiografía como bradicardia y anormalidades en la repolarización. A este conjunto se lo llama corazón de atleta.
Estos cambios no son perjudiciales pero representan una adaptación fisiológica que ayuda al rendimiento del atleta.
Existen algunas patologías cardiacas, principalmente las cardiomiopatías, que pueden pasar desapercibidas bajo el fenotipo del “corazón del atleta”.
Es importante diferenciar entre el atleta con “corazón de atleta” del que tiene una cardiomiopatía. Esto no siempre es sencillo, debido a la zona gris que existe entre las condiciones patológicas y las adaptaciones fisiológicas lo que genera un desafío clínico en la atención de estos pacientes. (fig1)
Los cambios estructurales sugestivos de un “corazón de atleta” dependen de la actividad realizada e incluyen: hipertrofia excéntrica con agrandamiento de la cavidad ventricular izquierda en aquellos individuos que realizan ejercicios aeróbicos (correr largas distancias) e hipertrofia concéntrica con las dimensiones de la cavidad más cercanas al rango normal en atletas que realizan ejercicio estático (levantadores de pesas).
Los cambios eléctricos incluyen bradicardia sinusal y bloqueo incompleto de rama derecha.
La presencia extendida de inversiones de la onda T inferolateral, bloqueo de rama izquierda y las ondas Q patológicas no son características normales del corazón de un atleta y podrían indicar una patología oculta.
En algunos atletas de resistencia, sin antecedentes de enfermedad cardiaca genética, la actividad física frecuente e intensa puede inducir más alteraciones peligrosas en la función cardiaca, lo cual ha sido demostrado en estudios con modelos animales y humanos
La displasia/cardiomiopatía arritmogénica ventricular derecha es un desorden genético causado por mutaciones en genes desmosomales y se caracteriza por atrofia miocárdica y reemplazo por células adiposas en la mayoría de las células del ventrículo derecho.
Se ha planteado la hipótesis de que el entrenamiento intenso puede generar lesiones cardiacas microscópicas acumulativas que pueden progresar a la dilatación del ventrículo derecho, resultando en lo que se llama “cardiomiopatía/displasia arritmogénica del ventrículo derecho inducida por el ejercicio” en aquellos individuos sin mutación.
Esta evidencia sugiere que en algunos casos el ejercicio intenso puede ser perjudicial a nivel de la estructura y en la adaptaciones eléctricas cardíacas.
El ejercicio a una frecuencia e intensidad menor también ha demostrado inducir cambios en el ECG en personas asintomáticas con un genotipo de cardiomiopatía arritmogénica del ventrículo derecho, lo que indica una asociación entre el ejercicio y la expresión de un fenotipo.
¿Todos los atletas deberían realizarse un screening?
Debido a que la muerte súbita puede ser la primera manifestación de una enfermedad genética cardiaca oculta se han planteado numerosas estrategias para el desarrollo de screening en atletas. Especialmente su realización previa a la participación en competencias. Esto ha generado debates con respecto a su utilidad y ha generado evidencia a partir de estudios retrospectivos disponibles desde ambas posturas.
El principal argumento a favor del screening es claro: su potencial para prevenir muerte súbita cardiaca y reducir la mortalidad a partir de la detección de anormalidades cardiovasculares, comenzar el tratamiento específico y de ser necesario el abandono de deportes competitivos.
Evidencia disponible para el screening antes de competencias.
El objetivo de este test es identificar a aquellos individuos afectados por enfermedad cardiovascular que pudieran tener un mayor riesgo de muerte súbita durante la realización de deportes.
Estos programas pueden incluir:
• Historia de antecedentes familiares y personales.
• Examen físico completo.
• ECG de 12 derivaciones (en el caso de haber hallazgos positivos, pedir más estudios como ecocardiograma, test de estrés, monitoreo Holter de 24 hs. y resonancia magnética cardiaca).
Uno de los programas que incluye todos estos aspectos se realiza en Italia desde el año 1982.
Un estudio de 26 años de duración de la región de Veneto mostró una baja del 89% en la incidencia de muerte súbita, a pesar que el análisis fue realizado en forma retrospectiva y el número de eventos fue menor.
Estudios en otros lugares del mundo han tenido menor campo de detección. Un estudio realizado en Inglaterra realizó screening a 3500 atletas y solo encontró a dos con una posible cardiomiopatía hipertrófica y en estudios posteriores estas características fueron consideradas como cambios fisiológicos. Este estudio encontró 26 atletas con alguna patología relevante, con una tasa de detección del 0.8% , ligeramente por arriba del valor obtenido en otros estudios. El bajo rendimiento de los programas de screening podría deberse a la forma en que se realiza, por ejemplo utilizando o no ECG.
Uso del ECG como herramienta de screening:
El uso del ECG ha sido cuestionado debido a un gran número de resultados anormales obtenidos en atletas. Esto se debe en parte a las diferencias entre los atletas no entrenados y los altamente entrenados.
Para evitar la baja especificidad del ECG, se debe desarrollar la interpretación de criterios que permitan al médico diferenciar entre una enfermedad potencial y las alteraciones benignas en el ECG de estos pacientes. Deben incluirse los criterios de Seattle y los de la Sociedad Europea de Cardiología.
Recientemente se han sugerido recomendaciones adicionales que mejoran la especificidad del ECG para el screening disminuyendo el número de falsos positivos. De todas maneras, los problemas pueden surgir con el uso de ecocardiograma luego del ECG alterado , el que nuevamente puede arrojar resultados ambiguos debido a los cambios fisiológicos observados en el corazón de un atleta.
Distinción entre el corazón sano y el enfermo
Esta distinción puede ser compleja incluso utilizando extensos métodos de diagnóstico. Puede ocurrir que algunos atletas pueden ser excluidos en forma innecesaria de deportes competitivos. Esto resalta la importancia no solo del diagnóstico de la condición cardiovascular preexistente sino de las decisiones complejas que deben tomarse al momento de indicar que el paciente puede retomar el ejercicio y a qué nivel.
Algunos estudios han mostrado un riesgo similar de muerte súbita en el deporte entre atletas competitivos y deportistas recreacionales. Esto indicaría que el programa de screening realizado solo para atletas podría ser antiético.
Costo - beneficio:
La relación costo-beneficio ha sido un argumento utilizado en contra de la realización de screening con ECG a partir de información obtenida de un estudio italiano que mostró que 33.000 atletas tendrían que ser estudiados para salvar 1 vida, con un costo por vida salvada de $1.320.000.
Algunos argumentan que sería más beneficioso que este dinero se invirtiera en prevención secundaria de muerte súbita cardiaca en el deporte o que sea dirigida a una necesidad más urgente en salud que afecte a una población mayor, como la obesidad.
Recomendaciones internacionales
La American Heart Association y la European Society of Cardiology han generado documentos de consenso para screening de atletas de elite.
Difieren en que la American Heart Association recomienda tomar un minucioso historial médico sobre los antecedentes personales y familiares junto al examen físico del paciente. Mientras que la European Society of Cardiology recomienda un ECG de 12 derivaciones en los niveles iniciales de screening.
La FIFA ha implementado programas para todos sus jugadores.
La OMS ha creado los criterios Wilson y Jungner para la evaluación (no solo dirigido a atletas) incluyendo a los niños en edad escolar.
¿Qué más puede hacerse para prevenir la muerte súbita cardiaca?
Un paso importante en la prevención es la toma de conciencia entre los médicos y profesionales de salud. Es esencial el reconocimiento de las características clínicas y de los síntomas que podrían indicar la presencia de una enfermedad cardiaca de base . Una derivación temprana a un especialista en cardiología es fundamental para diagnostico temprano y la toma de decisiones apropiadas (por ejemplo, abandono de prácticas competitivas o continuarlas luego de la implementación de tratamiento efectivo).
La historia clínica debe incluir preguntas sobre antecedentes de sincope y síntomas relacionados al ejercicio como: palpitaciones o presincope, y la evaluación de los antecedentes familiares teniendo en cuenta la presencia de enfermedad cardiaca o muerte súbita en individuos jóvenes (menores de 40 años).
El examen físico debe incluir frecuencia cardíaca y presión arterial, se debe buscar el agrandamiento cardiaco cuyo signo es el latido del ápex fuera de lugar en el pecho y se debe auscultar al paciente cuidadosamente.
La derivación a un especialista en cardiología depende de las aptitudes del médico general, los hallazgos clínicos y la preferencia del paciente.
Todos los pacientes deben tener una historia clínica detallada, junto al examen físico y de ser posible un ECG en atención primaria. De haber sospechas en alguno de estos exámenes puede realizarse la derivación. El médico especialista realizará otros estudios como: ecocardiograma, test de ejercicio y monitoreo de 24 hs. con Holter.
Algunos atletas pueden ser completamente asintomáticos y concurren al médico para ser evaluados para realizar deportes. En estos casos es fundamental la historia clínica personal y familiar del paciente , el examen físico normal y un ECG de 12 derivaciones normal. Si estos parámetros son normales el paciente puede realizar actividad deportiva.
Las estrategias de prevención secundaria están disponibles para ayudar a prevenir la muerte cardiaca en atletas.
Según los consensos actuales aquellos individuos diagnosticados con una enfermedad genética cardiaca deben ser retirados de la práctica deportiva.. De todas maneras, la información más reciente ha demostrado que estas recomendaciones podrían ser demasiado exigentes ya que atletas con síndrome QT prolongado que han decidido seguir realizando deporte han tenido bajas tasas de eventos cardiacos.
Cerca de 400 atletas con cardiodesfibrilador implantables han continuado realizando actividades deportivas competitivas. El seguimiento a corto plazo de estos individuos no ha reveledo mortalidad asociada al deporte o a la enfermedad de base y tampoco se ha registrado evidencia sobre un incremento del daño o mal funcionamiento del marcapasos.
A nivel comunitario el aumento de la toma de conciencia y el fácil acceso a cardiodesfibriladores externos con el adecuado entrenamiento para realizar RCP puede ayudar a disminuir el numero de muertes súbitas.
La FIFA ha reconocido la necesidad de establecer un equipo de emergencia médica estandarizado y consistente en el campo de juego . Para ello ha desarrollado una valija de emergencia médica con 11 pasos para ayudar a prevenir la muerte súbita en jugadores de futbol profesionales y amateur.
Estos 11 pasos incluyen entrenamiento en RCP y utilización de cardiodesfibrilador, asegurarse que la valija se encuentre en los laterales del campo de juego durante los partidos de futbol, asegurarse que los miembros del equipo estén educados para reconocer un ataque cardiaco y como responder, entre otros.
Finalmente la promoción del entrenamiento en RCP en la comunidad en general puede ayudar a su prevención . Algunos países como Japón y Austria establecen que cualquier persona con licencia de conducir debe completar el entrenamiento en RCP.
Puntos clave
• La muerte súbita cardiaca en atletas menores de 35 años generalmente es causada por una enfermedad genética subyacente como cardiomiopatía hipertrófica. Sin embargo hasta un 50% de estas muertes puede ocurrir en un corazón estructuralmente normal según estudios postmortem y se la cataloga como muerte por causas inexplicables.
• El ejercicio físico intenso y sistematico puede generar cambios en el corazón aunque estos pueden no se perjudiciales.
• Los cambios patológicos inducidos por ejercicio pueden presentar las mismas características que se observan en las enfermedades cardiacas genéticas, por ejemplo hipertrofia y fibrosis.
• Existe un debate a nivel mundial sobre la implementación de el screening para atletas previo a las competencias deportivas. El eje principal en este debate es el balance entre vidas salvadas, atletas estudiados, características psicológicas , eticas y legales y el costo económico.
• El aumento de la educiacion asi como la toma de conciencia sobre la muerte súbita, el entrenamiento en RCP y la accesibilidad a desfibriladores cardiacos externos pueden ayudar a prevenir muertes en atletas y no atletas.
Causas de muerte súbita en atletas. Adaptado de Chandra et. al 2013
Herencia: corazón estructuralmente anormal
Cardiomiopatías:
• Cardiomiopatía arritmogenica, cardiomiopatía del ventrículo derecho, displasia.
• Cardiomiopatia dilatada.
• Cardiomiopatía hipertrófica
Otras:
• Anormalidades de la arterias coronarias
• Enfermedad de las válvulas cardiacas ( por ejemplo, síndrome de prolapso de la valvula mitral)
• Patologia aortica (por ejemplo, aneurisma)
Herencia: Corazón estructuralmente normal
Patología de los canales:
• Síndrome de brugada
• Taquicardia ventricular polimórfica catecolaminergica
• Fibrilación idiopática ventricular
• Sindrome QT largo
Patologia adquirida: Corazón estructuralmente anormal
• Enfermedad isquémica del corazón
• Miocarditis
Patologia adquirida: Corazón estructuralmente normal
• Conmoción cardíaca
• Abuso de sustancias
• Otros factores ambientales (por ejemplo hipotermia, hipertermia).
Muerte súbita en el deporte: prevalencia, causas y estrategias de prevención
Un fenómeno que causa preocupación en todos los sectores, cómo actuar basado en las mejores evidencias disponibles
La muerte súbita en el deporte es un tema que ocasiona honda preocupación médica y social. Los casos que toman estado público resultan siempre dramáticos y conmovedores. Es por ello que el diseño de estrategias preventivas basadas en evidencias científicas se ha convertido una imperiosa necesidad. IntraMed ha realizado una entrevista con un experto en el tema, el Dr. Gonzalo Grazioli MD, MTSAC. Cardiólogo del Hospital Clinic de Barcelona. Consell Català de l’Esport.
Entrevista
¿Cuál es la prevalencia de la muerte súbita en deportistas?
La prevalencia se estima entre 1-2 por cada 100.000 deportistas, por lo que comparado con otras enfermedades se puede decir que es baja, sin embargo el impacto social que esta causa por lo inesperada y que se produce en personas jóvenes es de gran relevancia. La estimación de la prevalencia es variable según las diferentes poblaciones analizadas en Europa12345 o USA6; siendo la edad media y el sub-registro de muerte súbita las principales causas de variación de la prevalencia entre los estudios realizados.
¿Cuáles son las causas más frecuentes que se han identificado?
Un metanálisis de los 6 estudios citados anteriormente que valoraron muerte súbita en el deporte nos expresa estos resultados:
¿Cuáles son los deportes donde ocurre con mayor frecuencia?
Los deportes “acíclicos”; es decir los que tienen un rápido ascenso de la frecuencia cardiaca, como son el futbol o basquetbol; son aquellos en los que se registró un mayor número de muertes súbitas. Pero también se observa una relación con el número total de deportistas según el país, y como ejemplo de esto podemos mencionar el futbol americano que es la primer causa en USA6.
¿De qué modo resulta razonable ejercer su prevención?
El modelo de screening pre-participativo sugerido por la Sociedad Europea de Cardiología7 es el más usado a nivel mundial, el mismo consiste en la realización de:
1) Historia familiar y personal
2) Examen físico
3) ECG
Reservando una segunda línea de estudios si el screening básico se encuentra alterado, con estudios complementarios como el ecocardiograma, prueba de esfuerzo, Holter 24 horas, RMN cardíaca o estudio electrofisiológico.
¿Qué estudios complementarios han demostrado su efectividad para la detección de grupos de riesgo?
En primer lugar ECG, con un 95% de sensibilidad para el diagnóstico de miocardiopatía hipertrófica8, >50% para la displasia arritmogénica del ventrículo derecho9 y alta para las canalopatías como el síndrome de Brugada10 o el QT largo11. Si bien es cuestionado en USA por el costo-efectividad, esto posiblemente se halla en relación al sub-registro de incidencia de muerte súbita en el deporte en ese país, que la estimada menor a 1 por cada 100.000 deportistas12.
En segundo lugar, el ecocardiograma, que el uso podría ser útil en jóvenes y como método de screening al menos un vez en la vida13, con especial utilidad en la elevada sensibilidad que presenta para detectar las anomalías coronarias, la hipertrofia ventricular y la patología aórtica.
¿Cuál sería la actitud apropiada ante el deporte en personas con diagnóstico de patología cardiaca?
Un reciente trabajo del grupo de cardiología deportiva de la Sociedad Europea de Cardiología14 aporta recomendaciones para el deporte recreativo que en recomendaciones previas no habían sido incorporados, como así también el deporte competitivo.
También esta publicación agrega un cambio de utilidad práctica en el momento de dar una recomendación médica para la realización de deportes, ya que mantiene el componente estático de clasificación Mitchell pero cambia el componente dinámico de la clasificación de por el porcentaje de frecuencia cardiaca máxima obtenido en una prueba de esfuerzo con gases o bien con el equivalente en la escala de Borg de esfuerzo percibido.
¿Cuál es la importancia de otros factores no cardiacos como desencadenante de muerte súbita en el deporte, como la hiponatremia y el golpe de calor?
Presentan una gran importancia, si bien en la mayor serie de muerte súbita en maratón se describió un 7% de hiponatremia15, este resultado podría estar subestimado debido a que se registraron las hiponatremia severas (Na < 120 mEq); pero aún no se sabe el rol de la hiponatremia moderada (Na 120-130 mEq) como factor facilitador de arritmia asociada con patología cardiaca previa.
En relación a los golpes de calor (heat stroke) una reciente publicación16 sugiere que son mucho más frecuentes que las patologías cardiacas que traen complicaciones, y que la prevención del mismo como así el diagnóstico precoz presenta utilidad para disminuir las complicaciones que requieren de cuidados intensivos o bien la muerte post-carrera del deportista.
¿Resulta costo-efectivo contar con desfibriladores y personal entrenado en RCP en campos deportivos?
Resulta difícil contestar con evidencia científica esta pregunta debido a la baja incidencia de la muerte súbita en el deporte y los escasos estudios que reportan el porcentaje de paros cardíacos reanimados4; pero si resulta evidente que la presencia de personas entrenadas en RCP y un desfibrilador aumenta la posibilidad de sobrevida cerca de 4 veces; por esta razón la recomendaciones de la Sociedad Europea de Cardiología17 en los estadios y la FIFA18 en las canchas de fútbol sugieren el entrenamiento en RCP y la presencia de un desfibrilador automático externo.
Referencias Bibliográficas
1. Corrado D, Basso C, Rizzoli G, Schiavon M, Thiene G. Does sports activity enhance the risk of sudden death in adolescents and young adults? J Am Coll Cardiol. 2003;42(11):1959-1963. doi:10.1016/j.jacc.2003.03.002.
2. Manonelles Marqueta P, Aguilera Tapia B, Boraita Pérez A, Luengo Fernandez E, Pons de Beristain C, Suárez Mier MP. La muerte súbita en el deporte . Registro en el Estado español. Apunts. 2007:26-35.
3. De Noronha S V, Sharma S, Papadakis M, Desai S, Whyte G, Sheppard MN. Aetiology of sudden cardiac death in athletes in the United Kingdom: a pathological study. Heart. 2009;95(17):1409-14. doi:10.1136/hrt.2009.168369.
4. Marijon E, Tafflet M, Celermajer DS, et al. Sports-related sudden death in the general population. Circulation. 2011;124(6):672-81. doi:10.1161/CIRCULATIONAHA.110.008979.
5. Risgaard B, Winkel BG, Jabbari R, et al. Sports-related sudden cardiac death in a competitive and a noncompetitive athlete population aged 12 to 49 years: Data from an unselected nationwide study in Denmark. Heart Rhythm. 2014:1-9. doi:10.1016/j.hrthm.2014.05.026.
6. Maron BJ, Doerer JJ, Haas TS, Tierney DM, Mueller FO. Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006. Circulation. 2009;119(8):1085-92. doi:10.1161/CIRCULATIONAHA.108.804617.
7. Corrado D, Pelliccia A, Bjørnstad HH, et al. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Consensus Statement of the Study Group of Sport Cardiology of the Working Group of Cardiac Rehabilitation and. Eur Heart J. 2005;26(5):516-24. doi:10.1093/eurheartj/ehi108.
8. Gersh BJ, Maron BJ, Bonow RO, et al. 2011 ACCF/AHA Guideline for the Diagnosis and Treatment of Hypertrophic Cardiomyopathy: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Developed in collaboration with the American As. J Am Coll Cardiol. 2011;58(25):e212-60. doi:10.1016/j.jacc.2011.06.011.
9. Zaidi A, Ghani S, Sheikh N, et al. Clinical significance of electrocardiographic right ventricular hypertrophy in athletes: comparison with arrhythmogenic right ventricular cardiomyopathy and pulmonary hypertension. Eur Heart J. 2013;34(47):3649-56. doi:10.1093/eurheartj/eht391.
10. Serra G, Baranchuk A, Bayés-De-Luna A, et al. New electrocardiographic criteria to differentiate the Type-2 Brugada pattern from electrocardiogram of healthy athletes with r’-wave in leads V1/V2. Europace. 2014:1-7. doi:10.1093/europace/euu025.
11. Brosnan M, La Gerche A, Kalman J, et al. The Seattle Criteria increase the specificity of preparticipation ECG screening among elite athletes. Br J Sports Med. 2013. doi:10.1136/bjsports-2013-092420.
12. Wheeler MT, Heidenreich PA, Froelicher VF, Hlatky MA. Cost-Effectiveness of Preparticipation Screening for Prevention of Sudden Cardiac Death in Young Athletes. An Intenal Med. 2010;152:276-286.
13. Grazioli G, Merino B, Montserrat S, et al. Usefulness of Echocardiography in Preparticipation Screening of Competitive Athletes. Rev Esp Cardiol. 2014;(x). doi:10.1016/j.recesp.2013.11.023.
14. Budts W, Börjesson M, Chessa M, et al. Physical activity in adolescents and adults with congenital heart defects: individualized exercise prescription. Eur Heart J. 2013;34(47):3669-74. doi:10.1093/eurheartj/eht433.
15. Kim JH, Malhotra R, Chiampas G, et al. Cardiac arrest during long-distance running races. N Engl J Med. 2012;366(2):130-40. doi:10.1056/NEJMoa1106468.
16. Yankelson L, Sadeh B, Gershovitz L. Life-Threatening Events During Endurance Sports. J Am Coll Cardiol. 2014;64(5). doi:10.1016/j.jacc.2014.05.025.
17. Borjesson M, Serratosa L, Carre F, et al. Consensus document regarding cardiovascular safety at sports arenas: position stand from the European Association of Cardiovascular Prevention and Rehabilitation (EACPR), section of Sports Cardiology. Eur Heart J. 2011;32(17):2119-24. doi:10.1093/eurheartj/ehr178.
18. Dvorak J, Kramer EB, Schmied CM, et al. The FIFA medical emergency bag and FIFA 11 steps to prevent sudden cardiac death: setting a global standard and promoting consistent football field emergency care. Br J Sports Med. 2013;47(18):1199-202. doi:10.1136/bjsports-2013-092767.
Muerte súbita en el deporte: prevalencia, causas y estrategias de prevención
Un fenómeno que causa preocupación en todos los sectores, cómo actuar basado en las mejores evidencias disponibles
La muerte súbita en el deporte es un tema que ocasiona honda preocupación médica y social. Los casos que toman estado público resultan siempre dramáticos y conmovedores. Es por ello que el diseño de estrategias preventivas basadas en evidencias científicas se ha convertido una imperiosa necesidad. IntraMed ha realizado una entrevista con un experto en el tema, el Dr. Gonzalo Grazioli MD, MTSAC. Cardiólogo del Hospital Clinic de Barcelona. Consell Català de l’Esport.
Entrevista
¿Cuál es la prevalencia de la muerte súbita en deportistas?
La prevalencia se estima entre 1-2 por cada 100.000 deportistas, por lo que comparado con otras enfermedades se puede decir que es baja, sin embargo el impacto social que esta causa por lo inesperada y que se produce en personas jóvenes es de gran relevancia. La estimación de la prevalencia es variable según las diferentes poblaciones analizadas en Europa12345 o USA6; siendo la edad media y el sub-registro de muerte súbita las principales causas de variación de la prevalencia entre los estudios realizados.
¿Cuáles son las causas más frecuentes que se han identificado?
Un metanálisis de los 6 estudios citados anteriormente que valoraron muerte súbita en el deporte nos expresa estos resultados:
¿Cuáles son los deportes donde ocurre con mayor frecuencia?
Los deportes “acíclicos”; es decir los que tienen un rápido ascenso de la frecuencia cardiaca, como son el futbol o basquetbol; son aquellos en los que se registró un mayor número de muertes súbitas. Pero también se observa una relación con el número total de deportistas según el país, y como ejemplo de esto podemos mencionar el futbol americano que es la primer causa en USA6.
¿De qué modo resulta razonable ejercer su prevención?
El modelo de screening pre-participativo sugerido por la Sociedad Europea de Cardiología7 es el más usado a nivel mundial, el mismo consiste en la realización de:
1) Historia familiar y personal
2) Examen físico
3) ECG
Reservando una segunda línea de estudios si el screening básico se encuentra alterado, con estudios complementarios como el ecocardiograma, prueba de esfuerzo, Holter 24 horas, RMN cardíaca o estudio electrofisiológico.
¿Qué estudios complementarios han demostrado su efectividad para la detección de grupos de riesgo?
En primer lugar ECG, con un 95% de sensibilidad para el diagnóstico de miocardiopatía hipertrófica8, >50% para la displasia arritmogénica del ventrículo derecho9 y alta para las canalopatías como el síndrome de Brugada10 o el QT largo11. Si bien es cuestionado en USA por el costo-efectividad, esto posiblemente se halla en relación al sub-registro de incidencia de muerte súbita en el deporte en ese país, que la estimada menor a 1 por cada 100.000 deportistas12.
En segundo lugar, el ecocardiograma, que el uso podría ser útil en jóvenes y como método de screening al menos un vez en la vida13, con especial utilidad en la elevada sensibilidad que presenta para detectar las anomalías coronarias, la hipertrofia ventricular y la patología aórtica.
¿Cuál sería la actitud apropiada ante el deporte en personas con diagnóstico de patología cardiaca?
Un reciente trabajo del grupo de cardiología deportiva de la Sociedad Europea de Cardiología14 aporta recomendaciones para el deporte recreativo que en recomendaciones previas no habían sido incorporados, como así también el deporte competitivo.
También esta publicación agrega un cambio de utilidad práctica en el momento de dar una recomendación médica para la realización de deportes, ya que mantiene el componente estático de clasificación Mitchell pero cambia el componente dinámico de la clasificación de por el porcentaje de frecuencia cardiaca máxima obtenido en una prueba de esfuerzo con gases o bien con el equivalente en la escala de Borg de esfuerzo percibido.
¿Cuál es la importancia de otros factores no cardiacos como desencadenante de muerte súbita en el deporte, como la hiponatremia y el golpe de calor?
Presentan una gran importancia, si bien en la mayor serie de muerte súbita en maratón se describió un 7% de hiponatremia15, este resultado podría estar subestimado debido a que se registraron las hiponatremia severas (Na < 120 mEq); pero aún no se sabe el rol de la hiponatremia moderada (Na 120-130 mEq) como factor facilitador de arritmia asociada con patología cardiaca previa.
En relación a los golpes de calor (heat stroke) una reciente publicación16 sugiere que son mucho más frecuentes que las patologías cardiacas que traen complicaciones, y que la prevención del mismo como así el diagnóstico precoz presenta utilidad para disminuir las complicaciones que requieren de cuidados intensivos o bien la muerte post-carrera del deportista.
¿Resulta costo-efectivo contar con desfibriladores y personal entrenado en RCP en campos deportivos?
Resulta difícil contestar con evidencia científica esta pregunta debido a la baja incidencia de la muerte súbita en el deporte y los escasos estudios que reportan el porcentaje de paros cardíacos reanimados4; pero si resulta evidente que la presencia de personas entrenadas en RCP y un desfibrilador aumenta la posibilidad de sobrevida cerca de 4 veces; por esta razón la recomendaciones de la Sociedad Europea de Cardiología17 en los estadios y la FIFA18 en las canchas de fútbol sugieren el entrenamiento en RCP y la presencia de un desfibrilador automático externo.
Referencias Bibliográficas
1. Corrado D, Basso C, Rizzoli G, Schiavon M, Thiene G. Does sports activity enhance the risk of sudden death in adolescents and young adults? J Am Coll Cardiol. 2003;42(11):1959-1963. doi:10.1016/j.jacc.2003.03.002.
2. Manonelles Marqueta P, Aguilera Tapia B, Boraita Pérez A, Luengo Fernandez E, Pons de Beristain C, Suárez Mier MP. La muerte súbita en el deporte . Registro en el Estado español. Apunts. 2007:26-35.
3. De Noronha S V, Sharma S, Papadakis M, Desai S, Whyte G, Sheppard MN. Aetiology of sudden cardiac death in athletes in the United Kingdom: a pathological study. Heart. 2009;95(17):1409-14. doi:10.1136/hrt.2009.168369.
4. Marijon E, Tafflet M, Celermajer DS, et al. Sports-related sudden death in the general population. Circulation. 2011;124(6):672-81. doi:10.1161/CIRCULATIONAHA.110.008979.
5. Risgaard B, Winkel BG, Jabbari R, et al. Sports-related sudden cardiac death in a competitive and a noncompetitive athlete population aged 12 to 49 years: Data from an unselected nationwide study in Denmark. Heart Rhythm. 2014:1-9. doi:10.1016/j.hrthm.2014.05.026.
6. Maron BJ, Doerer JJ, Haas TS, Tierney DM, Mueller FO. Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006. Circulation. 2009;119(8):1085-92. doi:10.1161/CIRCULATIONAHA.108.804617.
7. Corrado D, Pelliccia A, Bjørnstad HH, et al. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Consensus Statement of the Study Group of Sport Cardiology of the Working Group of Cardiac Rehabilitation and. Eur Heart J. 2005;26(5):516-24. doi:10.1093/eurheartj/ehi108.
8. Gersh BJ, Maron BJ, Bonow RO, et al. 2011 ACCF/AHA Guideline for the Diagnosis and Treatment of Hypertrophic Cardiomyopathy: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Developed in collaboration with the American As. J Am Coll Cardiol. 2011;58(25):e212-60. doi:10.1016/j.jacc.2011.06.011.
9. Zaidi A, Ghani S, Sheikh N, et al. Clinical significance of electrocardiographic right ventricular hypertrophy in athletes: comparison with arrhythmogenic right ventricular cardiomyopathy and pulmonary hypertension. Eur Heart J. 2013;34(47):3649-56. doi:10.1093/eurheartj/eht391.
10. Serra G, Baranchuk A, Bayés-De-Luna A, et al. New electrocardiographic criteria to differentiate the Type-2 Brugada pattern from electrocardiogram of healthy athletes with r’-wave in leads V1/V2. Europace. 2014:1-7. doi:10.1093/europace/euu025.
11. Brosnan M, La Gerche A, Kalman J, et al. The Seattle Criteria increase the specificity of preparticipation ECG screening among elite athletes. Br J Sports Med. 2013. doi:10.1136/bjsports-2013-092420.
12. Wheeler MT, Heidenreich PA, Froelicher VF, Hlatky MA. Cost-Effectiveness of Preparticipation Screening for Prevention of Sudden Cardiac Death in Young Athletes. An Intenal Med. 2010;152:276-286.
13. Grazioli G, Merino B, Montserrat S, et al. Usefulness of Echocardiography in Preparticipation Screening of Competitive Athletes. Rev Esp Cardiol. 2014;(x). doi:10.1016/j.recesp.2013.11.023.
14. Budts W, Börjesson M, Chessa M, et al. Physical activity in adolescents and adults with congenital heart defects: individualized exercise prescription. Eur Heart J. 2013;34(47):3669-74. doi:10.1093/eurheartj/eht433.
15. Kim JH, Malhotra R, Chiampas G, et al. Cardiac arrest during long-distance running races. N Engl J Med. 2012;366(2):130-40. doi:10.1056/NEJMoa1106468.
16. Yankelson L, Sadeh B, Gershovitz L. Life-Threatening Events During Endurance Sports. J Am Coll Cardiol. 2014;64(5). doi:10.1016/j.jacc.2014.05.025.
17. Borjesson M, Serratosa L, Carre F, et al. Consensus document regarding cardiovascular safety at sports arenas: position stand from the European Association of Cardiovascular Prevention and Rehabilitation (EACPR), section of Sports Cardiology. Eur Heart J. 2011;32(17):2119-24. doi:10.1093/eurheartj/ehr178.
18. Dvorak J, Kramer EB, Schmied CM, et al. The FIFA medical emergency bag and FIFA 11 steps to prevent sudden cardiac death: setting a global standard and promoting consistent football field emergency care. Br J Sports Med. 2013;47(18):1199-202. doi:10.1136/bjsports-2013-092767.

 Fallece el futbolista ghanés Raphael Dwamena (28) tras desplomarse durante un partido de la liga albanesa entre el KF Egnatia y el FK Partizani.
El le instaló un desfribilador en 2020 que le salvó la vida un año después en un partido con el BW Linz.
El doctor Josep Brugada recomendó su retirada en 2019.
El Brighton descartó su fichaje en 2017 por problemas cardiacos.
Es el segundo fichaje más caro de la historia del Levante (6.200.000 €).
Fallece el futbolista ghanés Raphael Dwamena (28) tras desplomarse durante un partido de la liga albanesa entre el KF Egnatia y el FK Partizani.
El le instaló un desfribilador en 2020 que le salvó la vida un año después en un partido con el BW Linz.
El doctor Josep Brugada recomendó su retirada en 2019.
El Brighton descartó su fichaje en 2017 por problemas cardiacos.
Es el segundo fichaje más caro de la historia del Levante (6.200.000 €).

























No hay comentarios:
Publicar un comentario