pie de atleta (tiña pedis)
la tiña inguinal (tinea cruris)
tiña del cuero cabelludo (tinea capitis)
tiña del cuerpo (tinea corporis)
Micosis cutáneas. Tiña (TIÑA)
Descripción general
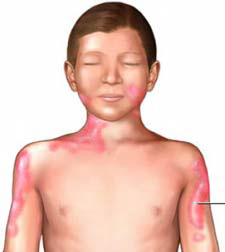
La tiña del cuerpo (tinea corporis) es una erupción cutánea causada por una infección micótica. Por lo general, es un sarpullido circular y que pica, con piel más clara en el medio. La tiña recibe su nombre por su apariencia. No se trata de un gusano.
La tiña del cuerpo está relacionada con el pie de atleta (tiña pedis), la tiña inguinal (tinea cruris) y la tiña del cuero cabelludo (tinea capitis). La tiña a menudo se propaga por contacto directo de piel a piel con una persona o animal infectado.
La tiña leve suele responder a los medicamentos antimicóticos que se aplican sobre la piel. Para infecciones más graves, es posible que necesites tomar pastillas antimicóticas durante varias semanas.
Síntomas
Los signos y síntomas de la tiña pueden incluir los siguientes:
Un área escamosa en forma de anillo, normalmente en los glúteos, el tronco, los brazos y las piernas
Picazón
Un área clara o escamosa dentro del anillo, quizás con una dispersión de protuberancias cuyo color varía desde el rojo sobre la piel blanca hasta el rojizo, violáceo, marrón o gris sobre la piel morena o negra
Anillos de expansión ligeramente elevados
Un parche de piel redondo y plano que picas
Anillo superpuestos
Cuándo consultar al médico
Habla con tu médico si tienes un sarpullido que no comienza a mejorar dentro de dos semanas después de usar un producto antimicótico de venta libre. Es posible que necesites medicamentos de venta con receta.
Causas
La tiña es una infección fúngica contagiosa causada por parásitos comunes similares al moho que viven en las células de la capa externa de la piel. Se puede propagar de las siguientes maneras:
De humano a humano. La tiña a menudo se propaga por contacto directo de piel a piel con una persona infectada.
De animal a humano. Puedes contraer tiña si tocas a un animal que tiene tiña. La tiña puede propagarse mientras se acaricia o cepilla a perros o gatos. También es bastante común en las vacaciones.
De objeto a humano. Es posible que la tiña se propague por el contacto con objetos o superficies que una persona o un animal infectado haya tocado o frotado recientemente, como ropa, toallas, ropa de cama y ropa de cama, peines y cepillos.
Suelo un humano. En casos raros, la tiña se puede propagar a los seres humanos por contacto con suelo infectado. Lo más probable es que la infección se produzca solo por contacto prolongado con suelo altamente infectado.
Factores de riesgo
Tienes un riesgo más alto de tener tiña en el cuerpo en los siguientes casos:
Vives en un clima cálido
Tienes contacto cercano con una persona o animal infectado
Comparte ropa, ropa de cama o toallas con alguien con una infección por hongos
Participa en deportes en los que haya contacto de piel a piel, como la lucha libre
Usas ropa apretada o restrictiva
Tienes un sistema inmunológico débil
Complicaciones
Una infección por hongos rara vez se extiende por debajo de la superficie de la piel y causa una enfermedad grave. Pero las personas con sistemas inmunitarios débiles, como las que tienen Virus de la inmunodeficiencia humana o Síndrome de inmunodeficiencia adquirida, pueden tener dificultades para deshacerse de la infección.
Prevención
La tiña es difícil de prevenir. El hongo que la causa es común y la afección es contagiosa incluso antes de que aparezcan los síntomas. Toma estas medidas para reducir el riesgo de padecer tiña:
Infórmate y brinda información a otras personas. Sé consciente del riesgo de contagiarte tiña de personas o mascotas infectadas. Informa a tus hijos sobre la tiña, a qué deben estar atentos y cómo evitar la infección.
Mantente limpio. Lávate las manos con frecuencia. Mantén limpias las áreas compartidas, especialmente en escuelas, centros de cuidado infantil, gimnasios y vestuarios. Si participa en deportes de contacto, dúchate inmediatamente después de la práctica o de un partido y mantén limpio el uniforme y el equipo.
Mantente fresco y seco. No use ropa gruesa durante largos períodos de tiempo en climas cálidos y húmedos. Evite la sudoración excesiva.
Evite a los animales infectados. A menudo, la infección parece una mácula en la piel donde falta pelo. Si tienes mascotas u otros animales, pídele al veterinario que los revise para ver si tienen tiña.
No compartas los elementos personales. No permita que otros utilicen su ropa, toallas, cepillos de pelo, equipo deportivo u otros artículos personales. Y no tomes prestadas esas cosas.
El pie de atleta es una infección común en el pie causado por el hongo de la tiña . No es grave. Los síntomas incluyen picazón, ardor y piel quebradiza y escamosa entre los dedos de los pies. La tiña se desarrolla mejor en lugares húmedos, oscuros y cálidos, por lo que aparece frecuentemente en esa zona. También puede diseminarse a las uñas de los pies, volviéndolas gruesas y quebradizas.
Se puede adquirir el pie de atleta al pisar superficies húmedas, como son los pisos de los vestidores. Para prevenirla:
- Lávese los pies todos los días
- Séqueselos bien, especialmente entre los dedos.
- Use calcetines limpios
- No camine descalzo en las áreas públicas.
- Utilice chancletas en las duchas de los vestidores.
Los tratamientos incluyen cremas antimicóticas, a la venta sin receta médica, en la mayoría de los casos y medicamentos con receta médica para las infecciones más graves.
Enlace fuente de información
TINEA "TIÑA". PIE DE ATLETA "TINEA PEDIS" / Trichophyton rubrum
https://emssolutionsint.blogspot.com/2012/12/pie-de-atleta-tinea-pedis-trichophyton.html
Datos específicos
Causas
- La infección por hongos causantes de este trastorno se puede deber al uso de toallas o calzado que haya sido utilizado por un afectado. Lo más frecuente es que se produzca al andar por el suelo húmedo de piscinas y duchas públicas, donde el hongo prolifera gracias a la humedad y el calor.
Síntomas
- Picor entre los dedos y en la planta de los pies. A veces éste es el único síntoma, pero puede ir acompañado de un olor más fuerte de la sudoración, de la formación de ampollas y de una irritación seria de la piel.
- En casos más graves, se producen fisuras entre los dedos que producen picor y quemazón.
- En los casos crónicos se ven afectadas las uñas (que se deforman) y toda la planta del pie.
Prevención
- Evite caminar descalzo por los lugares indicados. Utilice zapatillas de goma para ducharse en lugares públicos.
Factores de riesgo
- Caminar descalzo por lugares húmedos por los que pasan muchas otras personas (polideportivos, duchas, gimnasios, piscinas...).
Tratamiento
- Medicamentos fungicidas en forma de cremas y polvos. Deben seguirse, además, una serie de normas higiénicas para evitar un nuevo contagio.
- Sólo en los casos severos el médico puede recetar medicamentos orales.
Posibles complicaciones
- Si no se siguen las medidas higiénicas recomendadas, la infección puede volverse crónica y afectar a las uñas.
Llamar al médico en caso de...
- Detectar los síntomas o si éstos no mejoran a pesar del tratamiento.
La tiña incógnita o tiña incógnita se define como infección dermatofítica o dermatofitosis, generalmente subdiagnosticada por alteraciones de la apariencia clínica debido al uso de esteroides tópicos, cremas polivalentes y recientemente por inmunomoduladores no esteroideos.
El término "Tiña incógnita" fue usado por primera vez por Ive y Marks en el año de 1968 llamándola tiña incógnita debido a la presentación inusual y difícil de reconocer modificada por el tratamiento anterior.con corticosteroides tópicos o sistémicos, así como por la aplicación tópica de inmunomoduladores tales como pimecrolimus y tacrolimus.
Comunicación dirigida a profesionales sanitarios Recomendación de suspensión de ketoconazol oral (Fungarest® 200 mg comprimidos, Ketoconazol ratiopharm 200 mg comprimidos) dentro de la Unión Europea (UE
La tiña corporal es una infección fúngica del cuerpo, similar a otras formas de tiña. Es un tipo de dermatofitosis. La tiña corporal es causada generalmente por Trichophyton o Microsporum.
La infección generalmente causa parches redondos de rosa a rojo con bordes escamosos elevados que tienden a ser claros en el centro. A veces el sarpullido picazón. Tinea corporis puede desarrollarse en cualquier lugar de la piel y se puede propagar rápidamente a otras partes del cuerpo oaotras personas con las que hay contacto corporal estrecho.
La tiña corporal es causada por un pequeño hongo conocido como dermatofito. Estos pequeños organismos normalmente viven en la superficie de la piel superficial, y cuando la oportunidad es la correcta, pueden inducir erupción o infección. La enfermedad también puede ser adquirida por transferencia de persona a persona generalmente a través del contacto directo de la piel con un individuo infectado.
La tiña corporal es una infección fúngica del cuerpo, similar a otras formas de tiña. Es un tipo de dermatofitosis. La tiña corporal es causada generalmente por Trichophyton o Microsporum.
Lea sobre esto en los enlaces
Micosis cutáneas. Tiña (TIÑA)
https://emssolutionsint.blogspot.com/2024/01/micosis-cutaneas-tinea-tina.html
pitiriasis (tiña/tinea) versicolor
https://emssolutionsint.blogspot.com/2024/01/pitiriasis-tinatinea-versicolor.html
PIE DE ATLETA Hongos en los pies, Infección micótica en el pie, Tiña de los pasteles. Pitirisis Versicolor. TINEA
https://emssolutionsint.blogspot.com/2011/11/pie-de-atleta-hongos-en-los-pies.html
TINEA "TIÑA". PIE DE ATLETA "TINEA PEDIS" / Trichophyton rubrum
https://emssolutionsint.blogspot.com/2012/12/pie-de-atleta-tinea-pedis-trichophyton.html publicado por el Dr. Ramon Reyes, MD ∞🧩 𓃗
#DrRamonReyesMD ∞🧩 @DrRamonReyesMD
#medical #dermatology #doctor #dermatologist #healthcare
Lea sobre esto en los enlaces
Micosis cutáneas. Tiña (TIÑA)
https://emssolutionsint.blogspot.com/2024/01/micosis-cutaneas-tinea-tina.html
pitiriasis (tiña/tinea) versicolor
https://emssolutionsint.blogspot.com/2024/01/pitiriasis-tinatinea-versicolor.html
PIE DE ATLETA Hongos en los pies, Infección micótica en el pie, Tiña de los pasteles. Pitirisis Versicolor. TINEA
https://emssolutionsint.blogspot.com/2011/11/pie-de-atleta-hongos-en-los-pies.html
TINEA "TIÑA". PIE DE ATLETA "TINEA PEDIS" / Trichophyton rubrum
https://emssolutionsint.blogspot.com/2012/12/pie-de-atleta-tinea-pedis-trichophyton.html publicado por el Dr. Ramon Reyes, MD ∞🧩 𓃗
#DrRamonReyesMD ∞🧩 @DrRamonReyesMD
#medical #dermatology #doctor #dermatologist #healthcare
Pinterest
Gorjeo
Blog
Gracias a todos el Canal somos más de 1000 participantes en WhatsApp. Recordar este es un canal y sirve de enlace para entrar a los tres grupos; TACMED, TRAUMA y Científico. ahí es que se puede interactuar y publicar. Si le molestan las notificaciones, solo tiene que silenciarlas y así se beneficia de la información y la puede revisar cuando usted así lo disponga sin el molestoso sonido de dichas actualizaciones, Gracias a todos Dr. Ramon Reyes, MD Enlace al
Enlace a TACMED en WhatsApp https://chat.
Enlace a TRAUMA en WhasApp https://chat.whatsapp.
Enlace a Científico https://chat.
TELEGRAM Emergencias https://t.me/+sF_-
TELEGRAMA TACMED https://t.me/CIAMTO