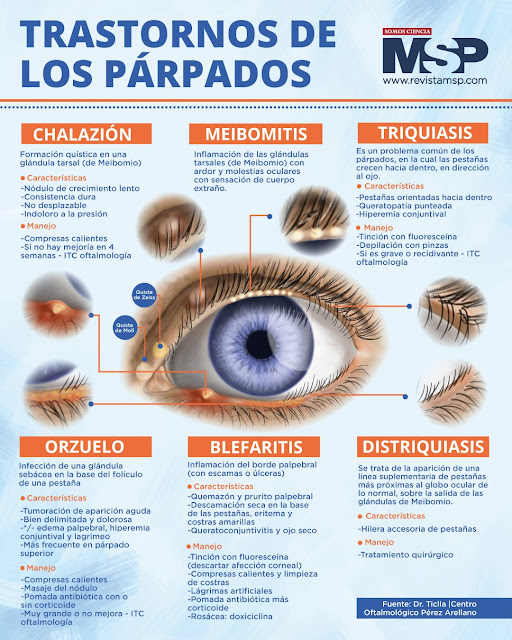
Cuando nos aparece un bulto en el párpado solemos pensar que se trata de un orzuelo, pero lo cierto es que pocas personas saben que existen otras patologías oculares con las que se puede confundir como es el caso del chalazión.
En Área Oftalmológica Avanzada te explicamos qué es un orzuelo y qué es un chalazión, cuáles son sus síntomas y qué les diferencia.
Definición de orzuelo y chalazión
orzuelo y chalazion
El orzuelo y el chalazión son las principales causas de la aparición de una especie de pelota en el párpado y es muy frecuente confundir una con la otra.
Para entender mejor en qué consiste cada una de estas patologías, es conveniente conocerlas por separado.
Orzuelo
El orzuelo es un protuberancia pequeña que puede aparecer debajo del párpado o en el borde palpebral, más concretamente donde crecen las pestañas.
Esta anomalía es muy dolorosa y está causada por una infección bacteriana que se origina en las glándulas sebáceas del ojo o en folículo piloso de una pestaña.
Chalazión
El chalazión es una pelota que se forma debajo del párpado y no causa ningún dolor. Se origina por el taponamiento e inflamación de una glándula de Meibomio y, si crece demasiado, puede provocar visión borrosa.
Diferencias
Diferenciar un orzuelo de un chalazión puede ser difícil a simple vista, aunque se trata de dos infecciones totalmente distintas.
Las diferencias entre un orzuelo y un chalazión son:
El orzuelo es una lesión muy dolorosa y el chalazión casi nunca causa molestias.
El orzuelo puede aparecer en el borde o debajo del párpado. El chalazión siempre sale debajo del párpado.
El chalazión es grande, pero está localizado y no causa una gran inflamación palpebral. El orzuelo es una pelota pequeña, pero puede inflamar todo el párpado.
Síntomas
Los síntomas del orzuelo son:
Pelota en el párpado o en el borde palpebral que es similar a una espinilla.
Dolor.
Sensación de tener algo dentro del ojo.
Sensibilidad a la luz.
Irritación.
Lagrimeo y legañas.
Una persona puede tener un chalazión sin experimentar ningún malestar. Algunos síntomas del chalazión son:
Pelota grande en el ojo que puede ser de color rojo.
La protuberancia es sensible al tacto.
Si el chalazión es muy grande, puede provocar visión borrosa.
Causas del orzuelo y del chalazión
Como comentábamos al principio, los orzuelos son causados por una infección bacteriana en las glándulas sebáceas o en un folículo piloso.
En muchos casos, la infección viene provocada por una mala higiene palpebral, lentillas sucias, residuos de maquillaje y por frotarse los ojos con las manos sucias.
A diferencia de los orzuelos, el chalazión se produce por el taponamiento de una glándula de Meibomio. Cuando esto ocurre, la glándula se inflama tanto que se origina una gran protuberancia debajo de la piel del párpado.
Tratamiento
Antes de tratar un orzuelo o un chalazión, es fundamental acudir al oftalmólogo para que examine la lesión y determine el tratamiento adecuado.
Los orzuelos suelen curarse aplicando compresas calientes sobre la protuberancia. De esta manera, el calor actúa estimulando la circulación sanguínea y ayuda a drenar el contenido del orzuelo de forma progresiva.
Por regla general, un orzuelo puede tardar hasta 10 días en desaparecer.
El tratamiento del chalazión es un poco más complejo, ya que el oftalmólogo puede recomendar la administración de una inyección con corticoides en el propio abultamiento.
Si la inyección no resulta efectiva, el médico puede considerar la opción de eliminar el chalazión mediante cirugía.
Si tienes alguna duda sobre el orzuelo o el chalazión, no dudes en ponerte en contacto con nuestros expertos en Área Oftalmológica Avanzada. ¡Ellos responderán encantados a todas tus preguntas!
Orzuelos, ¿cómo prevenir su aparición?, ¿cómo tratarlos?
lunes, 4 enero, 2021Orzuelos, ¿cómo prevenir su aparición?, ¿cómo tratarlos?
Buenos días,
Cuando acudís a la Farmacia, a enseñarnos vuestros ojos ;), suele ser porque sentís algo molesto en ellos, porque los tenéis rojos, porque os lloran mucho, porque sentís como si tuvieseis arenilla, porque os ha entrado algo, porque los tenéis secos….. hasta llegar en muchas ocasiones, por no decir la mayoría a mostrarnos ese «bultito» tipo grano que suele verse a veces mejor y otras peor, en vuestro párpado. Y así, mientras os acercáis, y señaláis el ojo afectado nos decís: «Creo que tengo un orzuelo», «mira a ver, esto parece una grano de esos, ¿cómo lo llaman?, «vengo a que me des algo para esto, es un orzuleo, mira la punta»….
Y si, hoy hablamos de ellos, los ORZUELOS, si entrar de forma muy profunda en materia, porque para ello tendríamos que contar con la colaboración de algún oftalmólogo experto, pero sí, para dar unas pautas de prevención e higiene, y unos consejos farmacéuticos que os ayuden a aliviar esos síntomas a veces tan molestos.
POR SALUD Y MEDICINA · 5 SEPTIEMBRE, 2017
El orzuelo y el chalazión son abultamientos en el párpado y, en algunos casos, puede ser difícil distinguirlos a primera vista.
Un orzuelo es un proceso agudo y aparece a menudo como una protuberancia irritada cerca del borde del párpado, causada por la infección del folículo de una pestaña y su glándula asociada (de Zeiss, que es una glándula sebácea que produce grasa, o la de Moll, que es sudorípara). Un chalazión, sin embargo, es un proceso crónico y tiende a desarrollarse a mayor distancia del borde del párpado que un orzuelo y aparece cuando una glándula sebácea del párpado (de Meibomio) se agranda y la apertura de la glándula se obstruye debido a la grasa. Es habitual que un orzuelo previo sea el causante de esta condición, aunque no todos los chalaziones han sido causados por orzuelos.
Los primeros síntomas de un orzuelo generalmente incluyen dolor y enrojecimiento del área afectada, acompañados de irritación y escozor en los ojos. Otros síntomas que aparecen son: sensibilidad a la luz, formación de costras a lo largo del borde del párpado y lagrimeo.
Alrededor del 25% de chalaziones no presentan síntomas y desaparecen por sí solos sin tratamiento alguno. Sin embargo, a veces un chalazión puede presentar enrojecimiento e hinchazón. Un chalazión grande puede causar visión borrosa ya que puede distorsionar la forma del ojo.
Cualquier persona puede desarrollar un orzuelo o un chalazión, pero si se padece blefaritis, una condición que afecta los márgenes de los párpados, hay más probabilidades de desarrollarlos. También se puede deber a diversas condiciones, entre las que cabe destacar: el estrés, los cambios de estación, los cambios hormonales, enfermedades de la piel como rosácea o dermatitis seborreica o la mala higiene de los párpados (no quitarse el maquillaje de los ojos por completo o bien usar cosméticos viejos o contaminados).
Tratamiento
Existen diferentes tratamientos para eliminar los orzuelos: el uso de antibióticos, la aplicación de calor con compresas calientes, así como la ingesta de antiinflamatorios. Si un chalazión grande o un orzuelo no sana después de otros tratamientos, o si afecta su visión, puede ser necesario drenarlo mediante cirugía. Esta cirugía es un proceso común que se lleva a cabo a partir de anestesia local.
Para prevenir ambas afecciones, es muy importante la prevención con una correcta higiene ocular con toallitas oftalmológicas para lavar debidamente los párpados. No se debe apretar o tratar de extirpar un chalazión o un orzuelo. Tampoco se debe usar maquillaje o lentes de contacto hasta después de que el orzuelo o el chalazión hayan curado. Tanto el chalazión como el orzuelo generalmente responden bien al tratamiento, aunque en algunas personas tienden a ser recurrentes. https://www.saludymedicina.org/post/que-diferencia-a-un-orzuelo-de-un-chalazion
Empezamos ;),
¿Qué es un Orzuelo?
Se trata de una infección, producida en la gran mayoría de casos por la bacteria Staphylococcus aureus. Esta infección puede afectar a las glándulas anteriores de los párpados o a las glándulas de meibomio de los párpados (orzuelo externo e interno respectivamente).
No os asustéis por el nombre de meibomio ;), estas glándulas que reciben dicho nombre, no son ni más ni menos que las glándulas sebáceas que se encuentran situadas en nuestros párpados.
No es una infección grave, pero si molesta, y ahora os dejo aquí los síntomas más frecuentes.
¿Qué síntomas son característicos del Orzuelo?
La «historia de amor» 😉 con el orzuelo, comienza con una ligera molestia, que va a más, provocando un aumento de la sensibilidad, comienza a hincharse esa parte del párpado, aparece algo de dolor y la zona, adquiere un tono rojizo-rosado. El aspecto puede llegar a ser, como un grano, doloroso y protuberante, en ocasiones percibimos esa inflamación como lo que llamamos una «punta». Y es aquí, donde aparece esa mayor sensación de cuerpo extraño en el ojo. También puede ocasionar sensibilidad a la luz y lagrimeo.
¿Por qué aparecen los orzuelos?
Las causas de los orzuelos pueden ser diversas. Una de las más frecuentes, es por una higiene incorrecta, o inclusive falta de higiene en los párpados. Y si, lo siento, esto va en especial dedicado a las «fans» ;), del maquillaje. Una higiene incorrecta, especialmente en nosotras, que somos más usuarias de este tipo de productos, nos hace más vulnerables a sufrir orzuelos.
Pero ¡ojo!, y nunca mejor dicho, aquí no se libra nadie, o casi nadie. Porque el estrés, cambios hormonales, patologías como el acné, la rosácea, blefaritis….. pueden estar también detrás de la aparición de los orzuelos.
Pero sobre todas las cosas ;), por la higiene incorrecta de los párpados. Porque, os pregunto a todos y todas, hombres y mujeres, jóvenes y no tan jóvenes, ¿cuántos de vosotros y vosotras limpiáis a conciencia vuestros párpados a diario?, es decir, lleváis a cabo una limpieza palpebral.
¿Cómo se tratan lo orzuelos?
Por normal general y si no hay otras causas detrás, los orzuelos desaparecen de forma espontánea (si si, sin hacer nada), y este proceso suele durar unas dos semanas, día arriba, día abajo ;).
Para ayudar a que drenen, la recomendación o el consejo farmacéutico que mejor os podemos dar desde las Farmacias, es la aplicación de calor húmedo tibio sobre la zona, masajeando la misma, varias veces al día. Si en varios días o una semana no mejora, o se observa crecimiento o empeoramiento de los síntomas se debe acudir al oftalmólogo para valoración y prescripción si fuese necesaria de alguna pomada antibiótica. Porque os recuerdo, que cuando venís a por una «pomadita» para el ojo con «algo de antibiótico» como soléis pedirla, ES OBLIGATORIA la receta médica. Aunque sea una «pomadita» para el ojo.
Pero, lo que más os vamos a dar la «chapa» en cuanto a orzuelos se trata en el mostrador de la Farmacia, es con la PREVENCIÓN.
¿Cómo se puede prevenir la aparición de los orzuelos?
Con una buena higiene palpebral, es decir, lavándonos nuestros queridos ojos, en especial, incidiendo en nuestros párpados y pestañas. Esto se puede hacer con ayuda de toallitas oculares.
Llevando una correcta higiene en las manos, y evitar frotarnos los ojos.
No compartir objetos de uso personal que estén en contacto con los ojos: toallas, maquillaje, gafas…..
Llevar una correcta higiene en la manipulación y uso de lentes de contacto.
Fuentes: Instituto de microcirugía ocular
Oftalvist





.webp)







