|
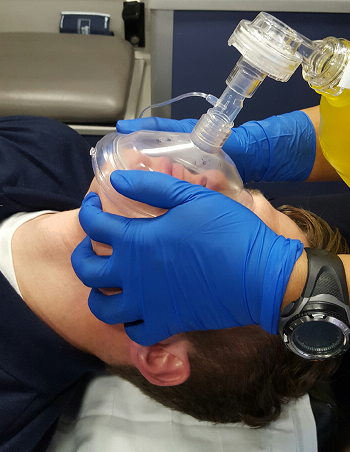
| Dr. Ramon REYES en Hospiten Santo Domingo instruyendo en el uso del Ventilador Autovent 3000 |
 |
| Dr. Esteban Patrik Sanchez instruyendo sobre intubación |
Avalado por Emergency Educational Institute de Florida, Estados Unidos, Aval Académico del Colegio de Médicos Dominicanos
Dr. Ramon Reyes, MD
Certificado INTERNACIONAL desde https://www.eeti.training/
Material de Apoyo
Solo 30 Cupos
8 horas de formación intensiva con 75% Practicas (Medicina Simulada al más alto nivel internacional)
Temas:
Maniobras Mecánicas de Apertura de Vías Aéreas
Dispositivos de Apertura de Vías Aéreas
Dispositivos Supragloticos
Secuencia de Inducción rápida
Intubacion Adulto y Pediátrico
Intubacion en Paciente de Trauma
Punción Laríngea
Uso de Dispositivos Quirúrgicos en la Apertura de Vías Aéreas
Ventilación Mecánica No Invasiva
Ventilación Mecánica Invasiva
Capniometria y Capniografia
Oxigenoterapia
Costo:
Médicos Especialistas:
Médicos Residentes y Pasantes:
Estudiantes de Medicina, Personal del Sistema 911 y Voluntarios de Cruz Roja Dominicana
Director del Curso Dr. Esteban Patrick Sanchez,
Gerente Anestesiologia Hospita Traumatologico Ney Arias Lora
Coordinador del Curso: Dr. Ramon Alejandro Reyes Diaz
Facultado PHTLS, Facultado ACLS AHA/ASHI
Contacto: Alexander Pacheco 809 849 9295 eeiird@gmail.com
We are: Emergency Educational Training Institute
TELEFUNKEN AED (Totalmente Europeo)
DISPONIBLE EN TODA AMERICA
6 AÑOS DE GARANTIA (ECONOMICO)
Si utilizas el aparato en un paciente solo con enviar la data del aparato ENVIAMOS GRATIS PARCHE Y BATERIA (Nadie en el Mundo hace algo asi)
TELEFUNKEN AED DISPONIBLE EN TODA AMERICA 6 AÑOS DE GARANTIA (ECONOMICO)http://goo.gl/JIYJwk
Follow me / INVITA A TUS AMIGOS A SEGUIRNOS
+34 640 220 306 (Numero Internacional en España)
eeiispain@gmail.com
Facebook: Dr. Ramon Reyes, MD
LinkeIn https://es.linkedin.com/
Twitter: @DrtoleteMD
Instagram: https://www.instagram.com/
¿Por qué el Desfibrilador TELEFUNKEN?
El DESFIBRILADOR de Telefunken es un DESFIBRILADOR AUTOMÁTICO sumamente avanzado y muy fácil de manejar.
Fruto de más de 10 años de desarrollo, y avalado por TELEFUNKEN, fabricante con más de 80 años de historia en la fabricación de dispositivos electrónicos.
El desfibrilador TELEFUNKEN cuenta con las más exigentes certificaciones.
Realiza automáticamente autodiagnósticos diarios y mensuales.
Incluye bolsa y accesorios.
Dispone de electrodos de "ADULTO" y "PEDIÁTRICOS".
Tiene 6 años de garantía.
Componentes kit de emergencias
Máscarilla de respiración con conexión de oxígeno.
Tijeras para cortar la ropa
Rasuradora.
Guantes desechables.
¿ Qué es una Parada Cardíaca?
Cada año solo en paises como España mueren más de 25.000 personas por muerte súbita.
La mayoría en entornos extrahospitalarios, y casi el 80-90 % ocasionadas por un trastorno eléctrico del corazón llamado"FIBRILACIÓN VENTRICULAR"
El único tratamiento efectivo en estos casos es la "Desfibrilación precoz".
"Por cada minuto de retraso en realizar la desfibrilación, las posibilidades de supervivencia disminuyen en más de un 10%".
¿ Qué es un desfibrilador ?
El desfibrilador semiautomático (DESA) es un pequeño aparato que se conecta a la víctima que supuestamente ha sufrido una parada cardíaca por medio de parches (electrodos adhesivos).
¿ Cómo funciona ?
SU FUNDAMENTO ES SENCILLO:
El DESA "Desfibrilador" analiza automáticamente el ritmo del corazón. Si identifica un ritmo de parada cardíaca tratable mediante la desfibrilación ( fibrilación ventricular), recomendará una descarga y deberá realizarse la misma pulsando un botón.
SU USO ES FÁCIL:
El desfibrilador va guiando al reanimador durante todo el proceso, por medio de mensajes de voz, realizando las órdenes paso a paso.
SU USO ES SEGURO:
Únicamente si detecta este ritmo de parada desfibrilable (FV) y (Taquicardia Ventricular sin Pulso) permite la aplicación de la descarga. (Si por ejemplo nos encontrásemos ante una víctima inconsciente que únicamente ha sufrido un desmayo, el desfibrilador no permitiría nunca aplicar una descarga).
¿Quién puede usar un desfibrilador TELEFUNKEN?
No es necesario que el reanimador sea médico, Enfermero o Tecnico en Emergencias Sanitarias para poder utilizar el desfibrilador.
Cualquier persona (no médico) que haya superado un curso de formación específico impartido por un centro homologado y acreditado estará capacitado y legalmente autorizado para utilizar el DESFIBRILADOR (En nuestro caso la certificacion es de validez mundial por seguir los protolos internacionales del ILCOR International Liaison Committee on Resuscitation. y Una institucion de prestigio internacional que avale que se han seguido los procedimientos tanto de formacion, ademas de los lineamientos del fabricante como es el casodeeeii.edu
TELEFUNKEN en Rep. Dominicana es parte de Emergency Educational Institute International de Florida. Estados Unidos, siendo Centro de Entrenamiento Autorizado por la American Heart Association y American Safety and Health Institute (Por lo que podemos certificar ILCOR) Acreditacion con validez en todo el mundo y al mismo tiempo certificar el lugar en donde son colocados nuestros Desfibriladores como Centros Cardioprotegidos que cumplen con todos los estanderes tanto Europeos CE como de Estados Unidos y Canada
DATOS TÉCNICOS
Dimensiones: 220 x 275 x 85mm
Peso: 2,6 Kg.
Clase de equipo: IIb
ESPECIFICACIONES
Temperatura: 0° C – + 50° C (sin electrodos)
Presión: 800 – 1060 hPa
Humedad: 0% – 95%
Máximo Grado de protección contra la humedad: IP 55
Máximo grado de protección contra golpes:IEC 601-1:1988+A1:1991+A2:1995
Tiempo en espera de las baterías: 3 años (Deben de ser cambiadas para garantizar un servicio optimo del aparato a los 3 años de uso)
Tiempo en espera de los electrodos: 3 años (Recomendamos sustitucion para mantener estandares internacionales de calidad)
Número de choques: >200
Capacidad de monitorización: > 20 horas (Significa que con una sola bateria tienes 20 horas de monitorizacion continua del paciente en caso de desastre, es optimo por el tiempo que podemos permanecer en monitorizacion del paciente posterior a la reanimacion)
Tiempo análisis ECG: < 10 segundos (En menos de 10 seg. TELEFUNKEN AED, ha hecho el diagnostico y estara listo para suministrar tratamiento de forma automatica)
Ciclo análisis + preparación del shock: < 15 segundos
Botón información: Informa sobre el tiempo de uso y el número de descargas administradas durante el evento con sólo pulsar un botón
Claras señales acústicas y visuales: guía por voz y mediante señales luminosas al reanimador durante todo el proceso de reanimación.
Metrónomo: que indica la frecuencia correcta para las compresiones torácicas. con las Guias 2015-2020, esto garantiza que al seguir el ritmo pautado de compresiones que nos indica el aparato de forma acustica y visual, podremos dar RCP de ALTA calidad con un aparato extremadamente moderno, pero economico.
Normas aplicadas: EN 60601-1:2006, EN 60601-1-4:1996, EN 60601-1:2007, EN 60601-2-4:2003
Sensibilidad y precisión:
Sensibilidad > 90%, tip. 98%,
Especificidad > 95%, tip. 96%,
Asistolia umbral < ±80μV
Protocolo de reanimación: ILCOR 2015-2020
Análisis ECG: Ritmos cardiacos tratables (VF, VT rápida), Ritmos cardiacos no tratables (asistolia, NSR, etc.)
Control de impedancia: Medición9 de la impedancia continua, detección de movimiento, detección de respiración
Control de los electrodos : Calidad del contacto
Identificación de ritmo normal de marcapasos
Lenguas: Holandés, inglés, alemán, francés, español, sueco, danés, noruega, italiano, ruso, chino
Comunicación-interfaz: USB 2.0 (El mas simple y economico del mercado)
Usuarios-interfaz: Operación de tres botones (botón de encendido/apagado , botón de choque/información.
Indicación LED: para el estado del proceso de reanimación. (Para ambientes ruidosos y en caso de personas con limitaciones acusticas)
Impulso-desfibrilación: Bifásico (Bajo Nivel de Energia, pero mayor calidad que causa menos daño al musculo cardiaco), tensión controlada
Energía de choque máxima: Energía Alta 300J (impedancia de paciente 75Ω), Energía Baja 200J
DISPONIBLE EN TODA AMERICA
6 AÑOS DE GARANTIA (ECONOMICO)
Si utilizas el aparato en un paciente solo con enviar la data del aparato ENVIAMOS GRATIS PARCHE Y BATERIA (Nadie en el Mundo hace algo asi)
TELEFUNKEN AED DISPONIBLE EN TODA AMERICA 6 AÑOS DE GARANTIA (ECONOMICO)http://goo.gl/JIYJwk
Follow me / INVITA A TUS AMIGOS A SEGUIRNOS
+34 640 220 306 (Numero Internacional en España)
eeiispain@gmail.com
Facebook: Dr. Ramon Reyes, MD
LinkeIn https://es.linkedin.com/
Twitter: @DrtoleteMD
Instagram: https://www.instagram.com/
¿Por qué el Desfibrilador TELEFUNKEN?
El DESFIBRILADOR de Telefunken es un DESFIBRILADOR AUTOMÁTICO sumamente avanzado y muy fácil de manejar.
Fruto de más de 10 años de desarrollo, y avalado por TELEFUNKEN, fabricante con más de 80 años de historia en la fabricación de dispositivos electrónicos.
El desfibrilador TELEFUNKEN cuenta con las más exigentes certificaciones.
Realiza automáticamente autodiagnósticos diarios y mensuales.
Incluye bolsa y accesorios.
Dispone de electrodos de "ADULTO" y "PEDIÁTRICOS".
Tiene 6 años de garantía.
Componentes kit de emergencias
Máscarilla de respiración con conexión de oxígeno.
Tijeras para cortar la ropa
Rasuradora.
Guantes desechables.
¿ Qué es una Parada Cardíaca?
Cada año solo en paises como España mueren más de 25.000 personas por muerte súbita.
La mayoría en entornos extrahospitalarios, y casi el 80-90 % ocasionadas por un trastorno eléctrico del corazón llamado"FIBRILACIÓN VENTRICULAR"
El único tratamiento efectivo en estos casos es la "Desfibrilación precoz".
"Por cada minuto de retraso en realizar la desfibrilación, las posibilidades de supervivencia disminuyen en más de un 10%".
¿ Qué es un desfibrilador ?
El desfibrilador semiautomático (DESA) es un pequeño aparato que se conecta a la víctima que supuestamente ha sufrido una parada cardíaca por medio de parches (electrodos adhesivos).
¿ Cómo funciona ?
SU FUNDAMENTO ES SENCILLO:
El DESA "Desfibrilador" analiza automáticamente el ritmo del corazón. Si identifica un ritmo de parada cardíaca tratable mediante la desfibrilación ( fibrilación ventricular), recomendará una descarga y deberá realizarse la misma pulsando un botón.
SU USO ES FÁCIL:
El desfibrilador va guiando al reanimador durante todo el proceso, por medio de mensajes de voz, realizando las órdenes paso a paso.
SU USO ES SEGURO:
Únicamente si detecta este ritmo de parada desfibrilable (FV) y (Taquicardia Ventricular sin Pulso) permite la aplicación de la descarga. (Si por ejemplo nos encontrásemos ante una víctima inconsciente que únicamente ha sufrido un desmayo, el desfibrilador no permitiría nunca aplicar una descarga).
¿Quién puede usar un desfibrilador TELEFUNKEN?
No es necesario que el reanimador sea médico, Enfermero o Tecnico en Emergencias Sanitarias para poder utilizar el desfibrilador.
Cualquier persona (no médico) que haya superado un curso de formación específico impartido por un centro homologado y acreditado estará capacitado y legalmente autorizado para utilizar el DESFIBRILADOR (En nuestro caso la certificacion es de validez mundial por seguir los protolos internacionales del ILCOR International Liaison Committee on Resuscitation. y Una institucion de prestigio internacional que avale que se han seguido los procedimientos tanto de formacion, ademas de los lineamientos del fabricante como es el casodeeeii.edu
TELEFUNKEN en Rep. Dominicana es parte de Emergency Educational Institute International de Florida. Estados Unidos, siendo Centro de Entrenamiento Autorizado por la American Heart Association y American Safety and Health Institute (Por lo que podemos certificar ILCOR) Acreditacion con validez en todo el mundo y al mismo tiempo certificar el lugar en donde son colocados nuestros Desfibriladores como Centros Cardioprotegidos que cumplen con todos los estanderes tanto Europeos CE como de Estados Unidos y Canada
DATOS TÉCNICOS
Dimensiones: 220 x 275 x 85mm
Peso: 2,6 Kg.
Clase de equipo: IIb
ESPECIFICACIONES
Temperatura: 0° C – + 50° C (sin electrodos)
Presión: 800 – 1060 hPa
Humedad: 0% – 95%
Máximo Grado de protección contra la humedad: IP 55
Máximo grado de protección contra golpes:IEC 601-1:1988+A1:1991+A2:1995
Tiempo en espera de las baterías: 3 años (Deben de ser cambiadas para garantizar un servicio optimo del aparato a los 3 años de uso)
Tiempo en espera de los electrodos: 3 años (Recomendamos sustitucion para mantener estandares internacionales de calidad)
Número de choques: >200
Capacidad de monitorización: > 20 horas (Significa que con una sola bateria tienes 20 horas de monitorizacion continua del paciente en caso de desastre, es optimo por el tiempo que podemos permanecer en monitorizacion del paciente posterior a la reanimacion)
Tiempo análisis ECG: < 10 segundos (En menos de 10 seg. TELEFUNKEN AED, ha hecho el diagnostico y estara listo para suministrar tratamiento de forma automatica)
Ciclo análisis + preparación del shock: < 15 segundos
Botón información: Informa sobre el tiempo de uso y el número de descargas administradas durante el evento con sólo pulsar un botón
Claras señales acústicas y visuales: guía por voz y mediante señales luminosas al reanimador durante todo el proceso de reanimación.
Metrónomo: que indica la frecuencia correcta para las compresiones torácicas. con las Guias 2015-2020, esto garantiza que al seguir el ritmo pautado de compresiones que nos indica el aparato de forma acustica y visual, podremos dar RCP de ALTA calidad con un aparato extremadamente moderno, pero economico.
Normas aplicadas: EN 60601-1:2006, EN 60601-1-4:1996, EN 60601-1:2007, EN 60601-2-4:2003
Sensibilidad y precisión:
Sensibilidad > 90%, tip. 98%,
Especificidad > 95%, tip. 96%,
Asistolia umbral < ±80μV
Protocolo de reanimación: ILCOR 2015-2020
Análisis ECG: Ritmos cardiacos tratables (VF, VT rápida), Ritmos cardiacos no tratables (asistolia, NSR, etc.)
Control de impedancia: Medición9 de la impedancia continua, detección de movimiento, detección de respiración
Control de los electrodos : Calidad del contacto
Identificación de ritmo normal de marcapasos
Lenguas: Holandés, inglés, alemán, francés, español, sueco, danés, noruega, italiano, ruso, chino
Comunicación-interfaz: USB 2.0 (El mas simple y economico del mercado)
Usuarios-interfaz: Operación de tres botones (botón de encendido/apagado , botón de choque/información.
Indicación LED: para el estado del proceso de reanimación. (Para ambientes ruidosos y en caso de personas con limitaciones acusticas)
Impulso-desfibrilación: Bifásico (Bajo Nivel de Energia, pero mayor calidad que causa menos daño al musculo cardiaco), tensión controlada
Energía de choque máxima: Energía Alta 300J (impedancia de paciente 75Ω), Energía Baja 200J