Aspectos destacados de las guías de la american heart association del 2020 para RCP y ACE Serie: Monografías de la AEPGrupo de Trabajo para el Estudio de la Muerte Súbita Infantil Año de edición: 20133ª edición Editorial: Ediciones ErgonEsta tercera edición del Libro Blanco de la Muerte Súbita Infantil está estructurada en dos partes. La primera está compuesta por los 25 capítulos revisados y actualizados por sus respectivos autores y colaboradores de diferentes disciplinas y hospitales del territorio nacional, organizados en bloques relacionados entres sí. Se ha incluido un capítulo sobre la muerte fetal tardía, un bloque de capítulos actualizados sobre el Síndrome de la Muerte Súbita del Lactante, otro bloque sobre entidades relacionadas con la muerte súbita infantil, una serie de capítulos relacionados con la investigación post mórtem, la clasificación de la muerte súbita e implicaciones médico-legales, cómo actuar ante un caso de muerte súbita y el abordaje psicológico de las familias afectadas. La segunda parte comprende una serie de anexos de aspecto más práctico como son: la encuesta epidemiológica del SMSL, protocolo de recogida de muestras en el hospital tanto en sala de hospitalización como en puertas de urgencia y la recogida de muestras en el feto muerto, la Clasificación de San Diego del Síndrome de la Muerte Súbita del Lactante y un área de información a padres en la que se dan las recomendaciones sobre el “Ambiente seguro para dormir” y las estrategias de prevención del SMSL. ISBN: 978-84-15351-90-0Documento completo:
ISBN:
978-84-15351-90-0
Documento completo: Tema relacionado: Factores de Riesgo y Patogenia en el Síndrome de Muerte Súbita del Lactante SMSL by Sapienmedicus Le podría interesar 1. ¿Cómo prevenir la muerte súbita durante la práctica del deporte? COMMOTIO CORDIS. Compilación 2. DEPORTES DE ALTO RENDIMIENTO Y MUERTE SUBITA 3. MUERTE SÚBITA. Fundación Española del Corazón. Video Síndrome de Brugada 4. SINDROME DE MUERTE SUBITA EN DEPORTISTAS. INFOGRAFIA + Deportistas con commotio cordis 5. Síndrome de Muerte Súbita en Niños y Jóvenes by intramed 6. Aspectos destacados de las guías de la american heart association del 2020 para RCP y ACE 9. Factores de Riesgo y Patogenia en el Síndrome de Muerte Súbita del Lactante SMSL by Sapienmedicus  | |
| Muerte Súbita Infantil: Síndrome de Muerte Súbita del Lactante. Libro Blanco del Comité de Muerte Súbita Infantil |
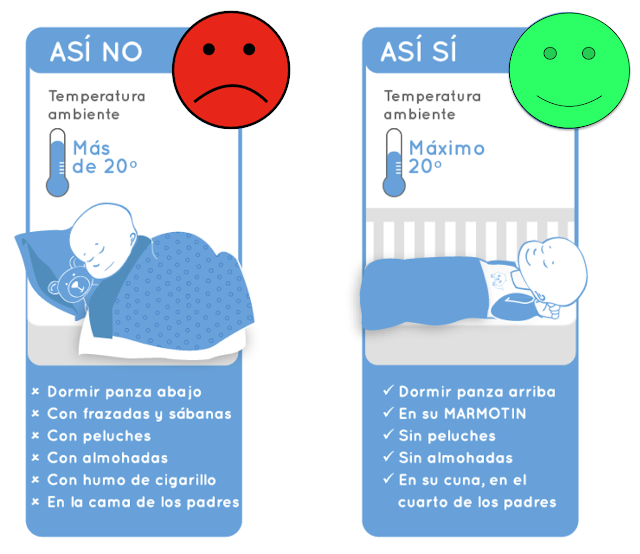
Muerte súbita: insisten en que los bebes deben dormir boca arriba. Consejos para un sueño seguro.
 |
Tres maneras claves para que los papás ayuden a que el bebé duerma seguro |
Tres maneras claves para que los papás ayuden a que el bebé duerma seguro
Compartir la habitación sin compartir la cama podría reducir el riesgo del síndrome de muerte súbita del bebé en hasta un 50% y ayuda a prevenir la asfixia accidental.
 |
| Síndrome de Muerte Súbita del Lactante / Lifenest Sleeping tm |
Colecho, síndrome de muerte súbita del lactante y Lactancia Materna. Recomendaciones actuales de consenso
- El amamantamiento en colecho genera más cantidad de despertares nocturnos de madre y bebé sincrónicos8.
- Las madres que realizan colecho colocan a sus bebés mayoritariamente en la posición más segura: “boca arriba”, junto a su regazo27.
- La propia lactancia ofrece una protección “dependiente de dosis” ya que el riesgo de SMSL disminuye progresivamente por cada mes que el bebé continúa amamantándose28.
- Aconsejar a las madres que no compartan la cama con sus bebés, supondría privar a ambos de una importante fracción del tiempo de contacto estrecho e intimidad, previsto por la naturaleza y que ha demostrado beneficios durante los primeros años8.
- Existe un riesgo ajustado de sufrir SMSL 5 veces mayor para los niños menores de 3 meses que practicaron colecho, comparados con aquellos que no dormían en la cama de sus padres, independientemente de si fueron o no amamantados (ORa=5,1; IC95%[2,3-11,4]) en ausencia de tabaquismo, alcohol y de cualquier otro factor de riesgo. El impacto de estos resultados sobre la población parece importante, ya que indican que podría atribuirse al colecho el 89,5% (del 88,8 al 90,3%) de los casos de SMSL en menores de tres meses.
- En presencia de colecho la postura del niño para dormir aumenta el riesgo en mayores de tres meses (ORa 5,3; IC95% 1,8-16).
- El riesgo se multiplica por 4,2 en niños con bajo peso, por tres en madres de mayor edad y por 2,3 cuando existe antecedente en hijo previo.
- En niños mayores de 3 meses el colecho sin otros factores asociados no modifica el riesgo (ORa=1 [0,3-3,1]).
- Hay un riesgo muy alto de SMSL en los niños que sin hacer colecho duermen en la cercanía de padres fumadores y consumidores de alcohol (ORa=13,7[5,5-34,4]).
- El riesgo de SMSL en los que practican colecho se eleva más de 20 veces (ORa=21,8 [11,2-42,6]) cuando la madre o el padre fuman, más de 150 veces (ORa=151 [50,6-450,7]) cuando la madre consume alcohol, y es casi 250 veces mayor cuando ambos progenitores fuman y beben alcohol (ORa=243,8 [76,1-781,3]).
- La forma más segura de dormir para los lactantes menores de seis meses es en su cuna, boca arriba, cerca de la cama de sus padres. Existe evidencia científica de que esta práctica disminuye el riesgo de SMSL en más del 50%
- La lactancia materna tiene un efecto protector frente al SMSL y, por otro lado, el colecho es una práctica beneficiosa para el mantenimiento de la lactancia materna, pero también se considera un factor que aumenta el riesgo de SMSL por lo que no debe ser recomendado en:
- Lactantes menores de tres meses de edad.
- Prematuridad y bajo peso al nacimiento.
- Padres que consuman tabaco, alcohol, drogas o fármacos sedantes.
- Situaciones de cansancio, especialmente de cansancio extremo, como el postparto inmediato.
- Colecho sobre superficies blandas, colchones de agua, sofá o sillones
- Compartir la cama con otros familiares, con otros niños o con múltiples personas
- Aquellos padres que deseen mantener una mayor proximidad con su bebé durante la noche, pueden optar por colocar la cuna al lado de la cama o utilizar una cuna tipo “sidecar” (superficie independiente adosada a la cama de los padres), que facilita la lactancia y no interfiere con la frecuencia de las tomas de pecho.
Bibliografía
- Krous HF, Beckwith JB, Byard RW, Rognum TO, Bajanowski T, Corey T, Cutz E, Hanzlick R, Keens TG, Mitchell EA. Suddent Infant Death Syndrome and Unclassified Suddent Infant Death: A Definitional and diagnostic Approach. Pediatrics 2004;114:234-238.
- Landa Rivera L, Díaz Gómez NM, Gómez Papi A, Paricio Talavero JM, Pallás Alonso C, Hernández Aguilas MT y cols. El colecho favorece la práctica de la lactancia materna y no aumenta el riesgo de muerte súbita del lactante. Revista Pediatría de Atención Primaria 2012, 14:53-60.
- Ford RP, Taylor BJ, Mitchell EA, et al. Breastfeeding and the risk of sudden infant death syndrome. Int J Epidemiol 1993; 22:885-90.
- McVea KL, Turner PD, Peppler DK. The role of breastfeeding in sudden infant death syndrome. J Hum Lact 2000; 16:13-20.
- McCoy RC, Hunt CE, Lesko SM, et al. Frequency of bed sharing and its relationship to breastfeeding. J Dev Behav Pediatr 2004; 25:141-9.
- Vennemann MM, Bajanowski T, Brinkmann B, Yuce¬san K, Sauerland C, Mitchell EA; GeSID Study group. Does breastfeeding reduce the risk of sudden infant death syndrome? Pediatrics 2009; 123:e406-10.
- Hauck FR, Thompson JMD, Tanabe KO, Moon RY, Vennemann MM. Breastfeeding and reduced risk of sudden infant death syndrome: a meta-analysis. Pediatrics 2011; 128:103–110.
- Mackenna JJ, Mosko SS, Richard CA. Bedsharing promotes breastfeeding. Pediatrics 1997; 100:214-219.
- Carpenter R, McGarvey C, Mitchell EA, et al. Bed sharing when parents do not smoke: is there a risk of SIDS? An individual level analysis of five major case-control studies. BMJ Open 2013 doi:10.1136/bmjopen-2012-002299.
- Moon RY. Task Force on Sudden Infant Death Syndrome. SID and other sleep-related infant deaths: expansion of recommendations for a safe infant sleeping environment. Pediatrics 2011; 128(5):1030-9.
- Cardesa García JJ, Galán Gómez E, Hernández Rastrollo R, Zarallo Cortés L. Epidemiología del Síndrome de Muerte Súbita del Lactante (SMSL). En: Monografías de la AEP. Síndrome de la Muerte Súbita del Lactante (SMSL). Ediciones Ergón. 2ª edición. 2003; p.34-45.
- Moon RY. Task Force on Sudden Infant Death Syndrome. SIDS and other sleep-related infant deaths: expansion of recommendations for a safe infant sleeping environment. Pediatrics 2011; 128(5):e1341-67.
- Carpenter RG, Irgens LM, Blair PS, England PD, Fleming P, Huber J, et al. Sudden unexplained infant death in 20 regions in Europe: case control study. Lancet. 2004; 363(9404):185-91.
- Vennemann MM, Bajanowski T, Brinkmann B, Jorch G, Sauerland C, Mitchell EA, et al. Sleep environment risk factors for sudden infant death syndrome: the German Sudden Infant Death Syndrome Study. Pediatrics 2009; 123(4):1162-70.
- Adams SM, Good MW, Defranco GM. Sudden infant death syndrome. Am Fam Physician 2009; 79(10):870-4.
- UpToDate [base de datos en internet]. Corwin MJ. Sudden infant death syndrome: risk factors and risk reduction strategies. [consultado 2012 2/02]; Disponible en: http://www.uptodate.com
- Scragg RK, Mitchell EA, Stewart AW, Ford RP, Taylor BJ, Hassall IB, et al. Infant room-sharing and prone sleep position in sudden infant death syndrome. New Zealand Cot Death Study Group. Lancet 1996; 347(8993):7-12.
- Gilbert R, Salanti G, Harden M, See S. Infant sleeping position and the sudden infant death syndrome: systematic review of observational studies and historical review of recommendations from 1940 to 2002. Int J Epidemiol 2005; 34(4):874-87.
- Möllborg P, Alm B. Sudden infant death syndrome during low incidence in Sweden 1997-2005. Acta Paediatr. 2010; 99(1):94-8.
- Hauck FR, Herman SM, Donovan M, Iyasu S, Merrick Moore C, Donoghue E, et al. Sleep environment and the risk of sudden infant death syndrome in an urban population: the Chicago Infant Mortality Study. Pediatrics 2003; 111(5 Part 2):1207-14.
- Vennemann MM, Hense HW, Bajanowski T, Blair PS, Complojer C, Moon RY, et al. Bed sharing and the risk of sudden infant death syndrome: can we resolve the debate? J Pediatr 2012; 160(1):44-8.e2.
- Grupo de Trabajo para el Estudio de la Muerte Súbita Infantil de la AEP. Libro Blanco de la Muerte Súbita Infantil. Disponible en: http://www.aeped.es/grupo-trabajo-estudio-muerte-subita-infantil/documentos/libro-blanco-muerte-subita-lactante-smsl
- Leduc D, Coté A, Woods S. Des recommendations pour creer des environements de sommeilsecuritaires pour les nourrisons et les enfants. Paediatr Child Health 2004; 9:667-72.
- UNICEF UK. Baby Friendly Initiative statement on Bed-sharing when parents do not smoke: is there a risk of SIDS? An individual level analysis of five major case-control studies. May 2013. Disponible en:http://www.unicef.org.uk/Documents/Baby_Friendly/Statements/UNICEF_UK_st...
- Mosko S, Richard C, McKenna J. Infant arousals during mother infant bedsharing: Implications for infant sleep and sudden infant death syndrome research. Pediatrics 1997; 100:841-849.
- Landa L, Paricio JM, Lasarte JJ, Hernández MT. Comunicado IHAN España sobre la práctica del colecho y amamantamiento. Julio 2013. Disponible en: https://www.ihan.es/index45.asp
- McKenna J; Mosko S; Richard C; Drummond S; Hunt L; Cetel MB; Arpaia J. Experimental studies of infant-parent co-sleeping: mutual physiological and behavioral influences and their relevance to SIDS (sudden infant death syndrome). Early Hum Dev 1994; 38: 187–201
- Fredrickson DD, Sorenson JF, Biddle AK, et al. Relationship of sudden infant death syndrome to breast-feeding duration and intensity. Am J Dis Child 1993; 147:460.
- Blair PS, Sidebotham P, Evason-Coombe C, Edmonds M, Heckstall-Smith EM, Fleming P. Hazardous co-sleeping environments and risk factors amenable to change: case-control study of SIDS in south West England. BMJ 2009; 339:b3666.
- Ortega Páez E, Molina Arias M. ¿Aumenta el colecho el riesgo de muerte súbita del lactante? EvidPediatr 2013; 9:64.
- Task Force on Sudden Infant Death Syndrome. SIDS and Other Sleep-Related Infant Deaths: Expansion of Recommendations for a Safe Infant Sleeping Environment. Pediatrics; October 2011; 128; 1030. Disponible en:http://pediatrics.aappublications.org/content/early/2011/10/12/peds.2011-2284
- International Society for the Study and Prevention of Perinatal and Infant Death (ISPID). How to Keep Your Baby Healthy and Reduce the Risk of Sudden Infant Death (SIDS). Disponible en: http://www.ispid.org/id_prevention.html
Los EE. UU. amplían los esfuerzos de prevención del SMSL
- Los bebés siempre deben tener su propio lugar seguro para dormir. Ese ambiente debe estar libre de cualquier ropa de cama blanda, sábanas o mantas. Los bebés no deben compartir una cama con un adulto.
- Los bebés deben de ser amamantados siempre que sea posible. Los NIH explicaron que la lactancia materna se relaciona con un menor riesgo de SMSL.
- Los padres también deben asegurar que los bebés no tengan demasiado calor.
- Los bebés no deben exponerse al humo de tabaco.
- Las madres que lacten deben evitar el alcohol y otras drogas.
Artículo por HealthDay, traducido por Hispanicare
Síndrome de muerte súbita del lactante
- Problemas con la capacidad del bebé para despertar (estimulación del sueño).
- Incapacidad del cuerpo del bebé para detectar acumulación de dióxido de carbono en la sangre.
- Dormir boca abajo.
- Estar en torno al humo del cigarrillo mientras están en el útero o después de nacer.
- Dormir en la misma cama con sus padres (dormir acompañado).
- Tendidos de cama blandos en las cunas.
- Partos múltiples (ser mellizo, trillizo, etc.).
- Partos prematuros.
- Tener un hermano o hermana que padeció SMSL.
- Madres que fuman o consumen sustancias psicoactivas.
- Tener madre adolescente.
- Intervalos de tiempo cortos entre embarazos.
- Cuidado prenatal tardío o ausencia del mismo.
- Vivir en condiciones de pobreza.
Síntomas
Pruebas y exámenes
Grupos de apoyo
Cuándo contactar a un profesional médico
Prevención
- Mantenga al bebé en un ambiente libre de humo.
- Amamante a su bebé si es posible: la lactancia disminuye la incidencia de algunas infecciones de las vías respiratorias altas que pueden influir en el desarrollo de SMSL.
- NUNCA le dé miel a un bebé menor de 1 año, ya que ésta puede causar botulismo infantil en niños muy pequeños, enfermedad que puede estar asociada con el SMSL.
Nombres alternativos
- Mantener vacunas al día: está demostrado que el tener todas las vacunas colocadas y sin demora disminuye el riesgo de muerte súbita.
Referencias
Actualizado: 8/2/2011
 |
| Lifenest Sleeping tm |
 |
| Científicos explican por qué el Chupete "bobo" previene la muerte súbita del lactante |
Científicos explican por qué el bobo previene la muerte súbita del lactanteEFE
EL RIESGO DE MUERTE SÚBITA SE MULTIPLICA POR CINCO
El bebé no debe dormir con sus padres en la misma cama
Un estudio muestra que el riesgo de síndrome de muerte súbita del lactante se multiplica por cinco cuando el bebé duerme con sus padres en la misma cama, aunque no fumen ni beban alcohol. Los científicos relacionan estas muertes con obstrucciones de las vías respiratorias del bebé, con la inhalación de los gases espirados por sus padres y con el calor excesivo.
Algunos países, como EEUU, ya recomendaban a los padres no dormir con su bebé en la misma cama, pero otros, como Reino Unido y Australia, limitaban este consejo a progenitores fumadores o consumidores de alcohol, causantes de más situaciones de asfixia para el pequeño. Ahora, el mayor estudio hasta la fecha muestra que el riesgo se multiplica en todos los casos.
Una de las principales causas de mortalidad infantil
El síndrome es una de las principales causas de mortalidad de niños menores de un año en los países desarrollados. Sólo en EEUU mueren cada año más de 2.000 bebés por esta causa, según los datos de los Centros para el Control y la Prevención de Enfermedades.
http://www.antena3.com/noticias/ciencia/bebe-debe-dormir-sus-padres-misma-cama_2013052100152.html
https://www.aepap.org/previnfad/pdfs/previnfad_smsl.pdf
 Fallece el futbolista ghanés Raphael Dwamena (28) tras desplomarse durante un partido de la liga albanesa entre el KF Egnatia y el FK Partizani.
El le instaló un desfribilador en 2020 que le salvó la vida un año después en un partido con el BW Linz.
El doctor Josep Brugada recomendó su retirada en 2019.
El Brighton descartó su fichaje en 2017 por problemas cardiacos.
Es el segundo fichaje más caro de la historia del Levante (6.200.000 €).
Fallece el futbolista ghanés Raphael Dwamena (28) tras desplomarse durante un partido de la liga albanesa entre el KF Egnatia y el FK Partizani.
El le instaló un desfribilador en 2020 que le salvó la vida un año después en un partido con el BW Linz.
El doctor Josep Brugada recomendó su retirada en 2019.
El Brighton descartó su fichaje en 2017 por problemas cardiacos.
Es el segundo fichaje más caro de la historia del Levante (6.200.000 €).
Síndrome de muerte súbita
¿Cómo prevenir la muerte súbita durante la práctica del deporte? COMMOTIO CORDIS. Compilación
https://emssolutionsint.blogspot.com/2016/06/como-prevenir-la-muerte-subita-durante.html
DEPORTES DE ALTO RENDIMIENTO Y MUERTE SUBITA
https://emssolutionsint.blogspot.com/2012/04/deportes-de-alto-rendimiento-y-muerte.html
Síndrome de Muerte Súbita en Niños y Jóvenes by intramed
https://emssolutionsint.blogspot.com/2021/11/sindrome-de-muerte-subita-en-ninos-y.html
MUERTE SÚBITA. Fundación Española del Corazón. Video Síndrome de Brugada
https://emssolutionsint.blogspot.com/2017/03/muerte-subita-fundacion-espanola-del.html
SINDROME DE MUERTE SUBITA EN DEPORTISTAS. INFOGRAFIA + Deportistas con commotio cordis
https://emssolutionsint.blogspot.com/2017/04/sindrome-de-muerte-subita-en.html
Muerte Súbita Infantil: Síndrome de Muerte Súbita del Lactante. Libro Blanco del Comité de Muerte Súbita Infantil
https://emssolutionsint.blogspot.com/2016/07/comite-de-muerte-subita-infantil-libro.html
“El running sin control puede matarte” SINDROME DE BRUGADA (MUERTE SUBITA) by Dr. Josep Brugada
https://emssolutionsint.blogspot.com/2017/03/el-running-sin-control-puede-matarte.html
posted by #DrRamonReyesMD ∞🧩
Muerte súbita una epidemia actual en deportista y jóvenes sanos by #DrRamonReyesMD
Cuidado, cuidado, ella no es heroína, los héroes son los Peloteros y Futbolistas, tiktokeros, ect... jijij https://www.facebook.com/DrRamonReyesMD/videos/868648214724321
mundo de mierda.. https://emssolutionsint.blogspot.com/2017/03/que-es-pit-crew-cpr-high-quality-cpr.html posted by Dr. Ramon Reyes, MD ∞🧩
#DrRamonReyesMD ∞🧩 @DrRamonReyesMD
Captan momento en que la Dra. Gerlyn Martínez (@dra.gerlynmartinez), vicealcaldesa de Moca, provincia Espaillat, salva la vida de un hombre mediante reanimación cardiopulmonar (RCP) que sufrió un pre-infarto en un parque.
La doctora transitaba por el lugar cuando vió la escena en la Plazoleta 2 de Mayo en Moca; se desmontó de su vehículo y dió asistencia al hombre hasta que llegó la unidad del Sistema 911.
AHOGAMIENTO - ASFIXIA POR INMERSION - HIDROCUSION SEGURIDAD INFANTIL EN PISCINAS Campaña Asociación Nacional de Seguridad Infantil
https://emssolutionsint.blogspot.com/2011/06/piscinas-inflables-pueden-ser.html
Ahogamientos, segunda causa de mortalidad infantil Los pediatras nos dan unos sencillos consejos para disfrutar de un verano seguro
https://emssolutionsint.blogspot.com/2013/04/ahogamientos-segunda-causa-de.html
AHOGAMIENTO CADENA DE SUPERVIVENCIA ANTE EL AHOGAMIENTO (Version Español By SEMES). VIDEO / Drowning Chain of Survival
https://emssolutionsint.blogspot.com/2015/06/drowning-chain-of-survival.html
10 MITOS SOBRE INCIDENTES EN PLAYAS Y PISCINAS. Infografía y documento en pdf
https://emssolutionsint.blogspot.com/2022/08/10-mitos-sobre-incidentes-en-playas-y.html
Novedad Primeros Auxilios para Aguas Vivas / Medusas / Jelly Fish. CARABELAS PORTUGUESAS Physalia physalis https://emssolutionsint.blogspot.com/2010/12/novedad-primeros-auxilios-para-aguas.html
Síndrome de Muerte Súbita en Niños y Jóvenes by intramed
https://emssolutionsint.blogspot.com/2021/11/sindrome-de-muerte-subita-en-ninos-y.html
Revirtiendo la muerte: la fascinante historia de cómo han evolucionado las técnicas de reanimación cardiopulmonar by BBC
https://emssolutionsint.blogspot.com/2023/04/revirtiendo-la-muerte-la-fascinante.html
Muerte Súbita Infantil: Síndrome de Muerte Súbita del Lactante. Libro Blanco del Comité de Muerte Súbita Infantil
https://emssolutionsint.blogspot.com/2016/07/comite-de-muerte-subita-infantil-libro.html
Parada cardiorrespiratoria en situaciones especiales. guías ILCOR por AnestesiaR
https://emssolutionsint.blogspot.com/2017/01/parada-cardiorrespiratoria-en.html
2 cm (dos centímetros) de agua H2O y 2 (dos minutos) sin supervisión para que un niño se ahogue
https://emssolutionsint.blogspot.com/2021/07/un-libro-para-colorear-del-centro-de.html
SEGURIDAD EN LA PISCINA Y LA PLAYA, España
https://emssolutionsint.blogspot.com/2011/06/seguridad-en-la-piscina-y-la-playa.html
PREVENCION DE ACCIDENTES EN EL MEDIO ACUATICO
https://emssolutionsint.blogspot.com/2023/08/prevencion-de-accidentes-en-el-medio.html
"DISFRUTA DEL AGUA Y EVITA LOS RIESGO" Guia de Familia. España
https://emssolutionsint.blogspot.com/2012/06/disfruta-del-agua-y-evita-los-riesgo.html
HIPOTERMIA
https://emssolutionsint.blogspot.com/2023/05/hipotermia.html
HIDROCUCIÓN "shock termodiferencial" Ahogamiento
https://emssolutionsint.blogspot.com/2016/07/hidrocucion-shock-termodiferencial.html
El español que ha inventado el agua donde no te puedes ahogar
https://emssolutionsint.blogspot.com/2017/09/el-espanol-que-ha-inventado-el-agua.html
Ahogamiento y Casi-Ahogamiento Manejo Avanzado Nueva Guía RCP
https://emssolutionsint.blogspot.com/2011/04/ahogamiento-y-casi-ahogamiento-manejo.html
Ebook: Preventing drowning Practical guidance for the provision of day-care, basic swimming and water safety skills, and safe rescue and resuscitation training by WHO
https://emssolutionsint.blogspot.com/2022/07/25-july-is-world-drowning-prevention.html
Ebook: Prevenir los ahogamientos: guía práctica by OMS
https://emssolutionsint.blogspot.com/2022/07/ebook-prevenir-los-ahogamientos-guia.html
Ahogamientos de Niños en el Hogar
https://emssolutionsint.blogspot.com/2011/04/ahogamientos-de-ninos-en-el-hogar.html
Descifrando el chaleco de flotación seguro 💦 by ojopequealagua
https://emssolutionsint.blogspot.com/2023/07/descifrando-el-chaleco-de-flotacion.html
Camiseta anti-ahogamiento. Anti-drowning t-shirt. floatee
https://emssolutionsint.blogspot.com/2023/05/camiseta-anti-ahogamiento-anti-drowning.html
10 cosas que hacen los socorristas de playa
https://emssolutionsint.blogspot.com/2015/06/10-cosas-que-hacen-los-socorristas-de.html
Water rescue and flooding - National Operational Guidance. United Kingdom
https://emssolutionsint.blogspot.com/2022/10/water-rescue-and-flooding-national.html
In𝐟𝐨𝐫𝐦𝐞 𝐍𝐚𝐜𝐢𝐨𝐧𝐚𝐥 𝐝𝐞 𝐀𝐡𝐨𝐠𝐚𝐦𝐢𝐞𝐧𝐭𝐨𝐬 (𝐈𝐍𝐀) by Real Federación Española de Salvamento y Socorrismo
https://emssolutionsint.blogspot.com/2022/07/i-by-real-federacion-espanola-de.html
En Verano Protégete del Calor
https://emssolutionsint.blogspot.com/2023/08/en-verano-protegete-del-calor.html
posted by Dr. Ramon Reyes, MD ∞ 𓃗 #
𓃗 # 𓃗 @DrRamonReyesMD
𓃗 @DrRamonReyesMD