2. Etiología:
El sistema reticular activador ascendente (SRAA) es una red de neuronas de origen en el tegmento de laprotuberancia y el mesencéfalo superior, se cree que es esencial para inducir y mantener el estado de alerta.Estas neuronas se proyectan a las estructuras del diencéfalo, entre el tálamo y el hipotálamo, y de ahí a la corteza cerebral. Las alteraciones en el estado de alerta pueden ser producidas por lesiones focales en el tronco del encéfalo.
Las lesiones en los hemisferios cerebrales también pueden ocasionar coma, pero en este caso la participaciónha de ser necesariamente bilateral y difusa, y si es unilateral, debe ser lo suficientemente grande como para ejercer efectos a distancia en el hemisferio contra lateral o en el tronco del encéfalo.
En general el mecanismo de producción del coma abarca un gran espectro; puede ser mecánico, tóxico, metabólico e infeccioso. La hipotermia es otra opción aunque menos conocida; es una causa específica, pudiendo ser también una opción para proteger las funciones mentales superiores en algunas ocasiones.
Una explicación simplificada es que estas situaciones producen déficit de oxígeno o deterioro de sustratos que alteran el metabolismo cerebral e interfieren en la excitabilidad neuronal en algún nivel.
Esta amplia gama condiciona una larga lista de diagnósticos diferenciales potenciales de los cuales podemos ver en la tabla 1 los más frecuentes según su localización anatómica (tabla 1).
La mayoría de los casos de coma que acuden a un servicio de urgencias se deben a traumatismos, enfermedades cerebrovasculares, tóxicas y alteraciones metabólicas.
Tabla 1: CAUSAS DEL COMA
Lesiones supratentoriales:
• Hemorragia intracerebral.
• Hematoma subdural. Hematoma epidural.
• Infarto cerebral.
• Trombosis de senos cavernosos
• Tumor cerebral primario o metástasis.
• Absceso cerebral. Empiema subdural.
• Lesión talámica bilateral.
• Apoplejía hipofisaria. | Lesiones infratentoriales:
• Infarto del tallo cerebral.
• Hemorragia pontina.
• Hematoma cerebeloso.
• Infarto cerebeloso.
• Hemorragia de fosa posterior (epidural o subdural).
• Trombosis basilar.
• Tumor troncocerebral o cerebeloso.
• Absceso Troncocerebral o cerebeloso.
• Mielinolisis central pontina | Trastornos difusos:
· Tóxicos:
benzodiacepinas, opioides, barbitúricos, alcohol, monóxido de carbono, etc.
· Metabólicos:
hipoglucemia, cetoacidosis diabética, coma hiperosmolar, hipotiroidismo, uremia, insuficiencia hepática, etc.
· Anóxico-isquémicos:
postparada cardiorrespiratoria.
· Efectos adversos a medicamentos: síndrome neuroléptico maligno, síndrome anticolinérgico o serotoninérgico.
· Infecciosos: sepsis, meningitis, encefalitis.
· Estados epilépticos (convulsivos o no) y contusión.
· Hipotermia.
· Deficiencia nutricional.
|
3. Diagnóstico:
Esquema diagnóstico del coma
Lo primero que hay que hacer es diferenciar un verdadero coma de las alteraciones transitorias de la consciencia (estados postcríticos, histéricos, simuladores, síndrome de hiperventilación y cuadros sincopales).
En segundo lugar hay que determinar si el origen del mismo es metabólico o estructural detectando aquellas situaciones que requieran un tratamiento inmediato.
El coma metabólico tiene un comienzo progresivo, y suele cursar sin focalidad neurológica excepto en la hipoglucemia, hiponatremia, encefalopatía hepática e intoxicación barbitúrico. Las pupilas son simétricas, pequeñas y arreactivas. Los reflejos oculocefálicos y oculovestibulares serán normales.
El coma estructural, por el contrario, tiene un comienzo súbito, cursando con focalidad en la mayoría de los casos excepto en los casos de hemorragia subaracnoidea, trombosis de senos venosos, hematoma subdural crónico, meningitis y vasculitis, que pueden cursar sin focalidad. El fondo de ojo suele ser patológico con edema de papila, hemorragias subhialoideas. Los reflejos oculocefálicos y oculovestibulares serán patológicos.
ACTITUD INICIAL ANTE UN PACIENTE EN COMA:
La actitud inicial se basa en el principio de que todas las alteraciones del nivel de conciencia son emergencias potencialmente letales hasta que las funciones vitales estén estabilizadas.
1. Inspección y examen general rápido: valoración cardiopulmonar, asegurando la vía aérea, retirando cuerpos extraños orofaríngeos o dentadura postiza si la tuviese y posteriormente poniendo tubo de Guedel para evitar caída de la lengua hacia atrás. Aspirar secreciones y valorar intubación orotraqueal (IOT). Administración de oxígeno.
2. Valoración y toma de constantes: la tensión arterial, temperatura, glucemia, signos meníngeos, fondo de ojo, respuesta a la estimulación, postura, movimientos, signos traumáticos o de enfermedad sistémica.
3. Coger vía periférica y extraer muestra de sangre para realizar analítica (hemograma, bioquímica y coagulación) y gasometría
4. Posteriormente realizaremos ECG, Rx tórax y otras pruebas complementarias como TAC y/o punción lumbar si precisa
5.
EXAMEN DEL PACIENTE EN COMA:
A. ANAMNESIS: es importante, tras un rápido examen general del enfermo, obtener de sus acompañante una anamnesis rápida pero detallada (velocidad de instauración de la alteración del nivel de conciencia, manifestaciones iniciales, lugar y circunstancias en las que estaba el paciente, posibles traumatismos, ingesta de tóxicos o fármacos y patología sistémica)
B. EXPLORACIÓN NEUROLÓGICA
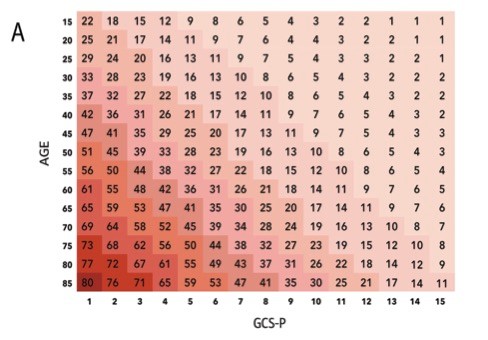
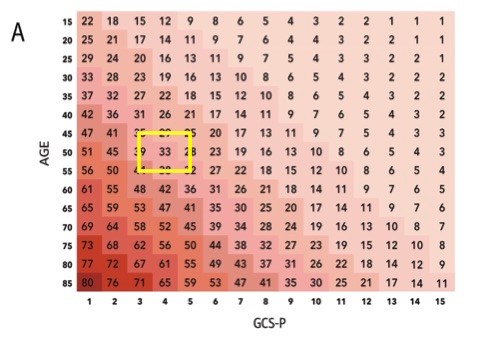
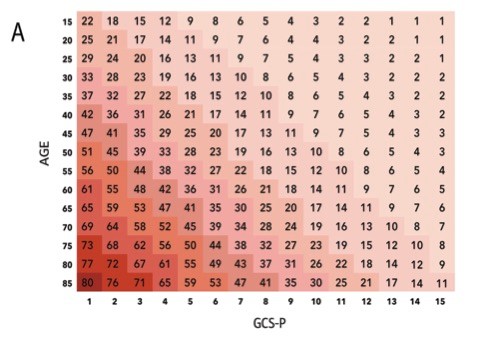
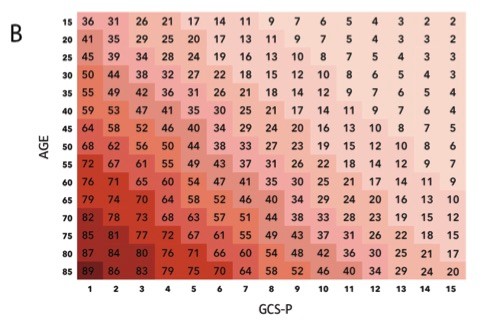
1. El nivel de conciencia se valora con la escala de Glasgow y/o la FOUR SCORE: disponemos de la escala de coma de Glasgow que se ha utilizado y sigue siendo una herramienta muy útil de valoración de los pacientes con clínica neurológica. Sin embargo, en las unidades de críticos los pacientes suelen estar sedados y ventilados, por lo que esta escala resulta poco útil y se utiliza la escala de Four Score que tiene ciertas ventajas, como reconocer signos que pueden sugerir aumento de presión intracraneal, herniación del ulcus y patrones respiratorios que pueden indicar la necesidad de soporte ventilatorio y que pueden ser indicativos de una disminución del nivel de conciencia.
| Apertura de Ojos | Respuesta Verbal | Respuesta Motora |
| Espontánea 4 | Adecuada 5 | Espontánea, normal 6 |
| A la voz 3 | Confusa 4 | Localiza tacto 5 |
| Al dolor 2 | Palabras inadecuadas 3 | Localiza dolor 4 |
| No respuesta 1 | Sonidos 2 | Decorticación 3 |
| No respuesta 1 | Descerebración 2 |
|
| No respuesta 1 |
ESCALA FOUR SCORE
| Acción | Score |
| Ocular |
|
| Ojos cerrados tras estimulación dolorosa | E0 |
| Apertura ocular tras estimulación dolorosa | E1 |
| Apertura ocular a la estimulación verbal | E2 |
| Apertura ocular pero no focalizada | E3 |
| Apertura ocular espontánea, parpadeando o siguiendo órdenes | E4 |
| Motor |
|
| Sin respuesta al dolor o estado epiléptico generalizado | M0 |
| Respuesta extensora al dolor | M1 |
| Respuesta flexora al dolor | M2 |
| Localiza el dolor | M3 |
| Obedece o hace gestos con las manos (está bien – pulgar arriba, signo paz) | M4 |
| Reflejos del tronco cerebral |
|
| Reflejos pupilares, corneales o de tos ausentes | B0 |
| Reflejos pupilares y corneales ausentes | B1 |
| Reflejos pupilares o corneales ausentes | B2 |
| Una pupila midriática y fija | B3 |
| Reflejos pupilares y corneales presentes | B4 |
| Patrón respiratorio |
|
| Apnea o respiración guiada por ventilador sin acción farmacológica | R0 |
| Intubado con ventilación espontánea | R1 |
| Patrón respiratorio irregular, no ventilado | R2 |
| Respiración Cheyne-Stokes en paciente no intubado | R3 |
| Patrón respiratorio regular, no intubado | R4 |
Table created by Bryan Young
2. Patrones respiratorios:
- Respiración de Cheyne-Stoke: Respiración cuyo ritmo aumenta gradualmente hasta un máximo a partir del cual disminuye llegando hasta la apnea o casi apnea. Posteriormente vuelve a aumentar, creando así un ritmo cíclico. Este tipo de respiración se observa en la meningitis y en afecciones del sistema nervioso, en especial las que cursan con enlentecimiento de la circulación cerebral.
- Hiperventilación neurógena central ( Kussmaul): Respiración profunda, más o menos rápida y ruidosa (como suspiros continuos). Es característica de los estados de acidosis metabólica
- Respiración aupnéustica: lesiones en tegmeno lateral de la protuberancia inferior
- Respiración atáxica: lesión bulbar con un pronóstico infausto
3. Movimientos oculares:
Son muy importantes pues las vías que los regulan se encuentran muy cerca de estructuras que controlan la conciencia, esto es el SRAA.
- Desviación en el plano vertical: lesiones de la protuberancia o cerebelo
- Desviación conjugada de los ojos:
a. Mirada hacia la nariz: lesión talámica
b. Desviación conjugada horizontal de la mirada hacia el lado de la lesión (contrario al lado hemiparético): lesión hemisférica
c. Desviación conjugada horizontal hacia el lado contrario a la lesión (hacia el lado de la hemiparesia): lesión protuberancial
- Oftalmoplejia internuclear (OIN) o incapacidad de addución de un ojo con nistagmus en ojo abductor: lesión del fascículo longitudinal medial
- Bobbing ocular o sacudidas verticales hacia abajo y vuelta lenta hacia arriba: lesión protuberancial
- Roving ocular o desplazamiento lento de los ojos de un lado a otro, de forma espontánea: indica integridad del tronco
- Reflejos oculocefálicos (ojos de muñeca): los movimientos oculares espontáneos en el coma suelen asumir la forma de desplazamientos horizontales conjugados; la presencia de este solo dato descarta que el origen del trastorno sea el mesencéfalo o la protuberancia, y tiene la misma importancia que los movimientos reflejos normales de los ojos.
Dosis altas de depresores del Sistema Nervioso Central pueden abolir el reflejo oculocefálico, en este caso la presencia de unas pupilas de tamaño normal y reactivas a la luz diferencia la mayoría de los comas inducidos por fármacos de las lesiones del tronco cerebral.
- Reflejos oculovestibulares (estimulación vestibular calórica): con agua fría desviación tónica de los ojos hacia el oído estimulado, con agua caliente al revés. En pacientes con coma:
a. Si la fase lenta está ausente: lesión de tronco
b. Si la fase lenta es normal pero falta la rápida: lesión hemisférica
c. Si ambas son normales: coma histérica
- Reflejos corneales: su presencia indica integridad de la vía aferente (V par), las conexiones pontinas y la vía eferente (VII par), todo ello originado en el tercio medio e inferior de la protuberancia (se alteran en lesiones de ésta).
4. Pupilas:
Las anomalías pupilares en estos pacientes indican patología entre el tálamo y el bulbo, salvo en las pupilas farmacológicas (opiáceos-miosis; simpaticomiméticos- midriasis) y en aquellas anóxicas (midriáticas y arreactivas que aparecen tras parada cardíaca).
a. Pupilas mióticas y reactivas: disfunción diencefálica bilateral
b.Miosis unilateral (Horner): lesión hipotalámica unilateral, lesiones laterales en puente, bulbo y médula espinal
c.Midriasis arreactiva: lesión mesencefálica
d. Pupilas puntiformes reactivas: lesiones pontinas
e.Midriasis arreactiva ipsilateral: compresión o elongación III par
5. Respuestas motoras:
a. Decorticación o flexión de miembros superiores e hiperextensión de miembros inferiores: lesiones bilaterales graves de los hemisferios cerebrales por encima del mesencéfalo
b. Descerebración o extensión de las cuatro extremidades: lesión de la vía corticoespinal o nivel diencefálico bajo o mesencefálico
c. Ausencia de respuesta unilateral o bilateral: en bilaterales se situa normalmente en tronco siendo la unilateral la lesión de la vía piramidal correspondiente
Diagnóstico topográfico del coma
Diencéfalo Mesencéfalo Puente Bulbo
| Respiración | Cheyne-Stokes | Taquipnea | Apnéusica | Atáxica |
| Pupilas | Medias Poco reactivas | Midriasisarreactiva | Puntiformes | - |
| Reflejos oculocefálicos | + | - | - | - |
| Reflejo corneal | + | + | - | - |
| Respuesta motora al estimulo doloroso | Decorticación | Descerebración | Descerebración | Flaccidez |
C. PRUEBAS COMPLEMENTARIAS:
a. Analítica incluyendo hemograma, bioquímica (glucosa, creatinina, urea, iones con calcio, CPK y perfil hepático) y coagulación. Rx tórax, gasometría arterial, orina (tóxicos y sistemático), ECG, hemocultivos y urocultivos (si fiebre)
b. Otras pruebas:
- Tomografía axial computerizada (TAC): ante sospecha de lesión focal y en todos los casos de etiología no filiada. Resonancia magnética puede mostrar alteraciones de forma más precoz.
- Líquido cefalorraquídeo (LCR): estudio del mismo si se sospecha infección del sistema nervioso central o hemorragia subaracnoidea. Evitar en lesiones intracraneales con efecto masa.
- Electroencefalograma: útil en patología comicial, encefalopatías tóxico-metabólicas, infecciosas y lesiones del sistema reticular activador ascendente o para el diagnóstico de muerte cerebral.
4. Tratamiento:
- En todo paciente con Glasgow menor de 8 debemos proceder a la intubación orotraqueal para mantener aislada la vía aérea al igual que en aquellos pacientes con peligro de broncoaspiración o con saturaciones inferiores a 90% a pesar del tratamiento (y siempre que no esté contraindicado la intubación de dicho paciente).
- Debemos tratar la hipotensión con expansores de volumen o sustancias vasopresoras si precisa. Si lo que presenta el paciente es una hipertensión, debemos tratarla de forma cautelosa hasta descubrir si presenta algún daño cerebral que la explique.
- Si el paciente presenta hipoglucemia debemos comenzar con 20ml de suero glucosado al 50% seguido de suero glucosalino 10% de mantenimiento hasta la recuperación de la glucemia y/o nivel de conciencia del mismo.
- Si estamos ante una hiperglucemia >300 (con K no inferior 3,3 mEq/l) debemos iniciar tratamiento con insulina de acción rápida en perfusión intravenosa continua, comenzando por 6UI/h (diluiremos 50UI de actrapid en 250 ml de suero fisiológico a 30ml/h) y sueroterapia y dicha perfusión se suspenderá cuando la glucemia sea inferior a 300mg/dl.
- Si el paciente presenta hipertermia debemos tratarla con antipiréticos mientras que solo trataremos la hipotermia severa (<33 10mg="" 12h="" 2g="" 40-42="" 5="" 8h="" a="" acyclovir="" aire="" al="" antibi="" cada="" calentarse="" caliente="" caso="" ceftriaxona="" colchones="" comenzar="" como="" con="" cuadro="" de="" deben="" del="" ejemplo="" el="" emp="" en="" encefalitis="" etiolog="" forma="" glucosado="" glucosalino="" h="" hemocultivos="" hipertermia="" infecciones="" iv="" kg="" la="" meningitis="" microondas="" o="" podemos="" por="" previa="" que="" retirada="" rica.="" rica="" si="" sospechamos="" span="" suero="" ticos="" v="" vancomicina="" y="">
- Si sospechamos intoxicación etílica debemos proceder al tratamiento con tiamina 100mg im para prevenir el Síndrome de Wernicke y con suero glucosado 10% de mantenimiento con 1 ampolla de vitamina B6 iv.
- En los casos de intoxicación por opiodes debemos comenzar con naloxona, de 1 a 2 ampollas (0,4-0,8 mg) iv o bien sc o im.
- Si la sospecha es de intoxicación por benzodiazepinas el antídoto indicado seria el flumacenilo, comenzar con 0,3 mg que puede repetirse cada 30s hasta un máximo de 2mg.
- También es recomendable realizar lavado gástrico siempre que sospechemos intoxicación por fármacos, estaría indicado en las 2 primeras horas tras la ingesta y la utilización de carbón activado 50g dentro de la primera hora.
- Si sospechamos hipertensión intracraneal está indicado el inicio con tratamiento con manitol 1g/kg iv de carga en 20min e hiperventilación.
El manejo del paciente en coma en la unidad de críticos seguirá los mismos principios que con el resto de los pacientes. Tendremos que tener en cuenta el ABC y la causa del coma. Se realizarán reevaluaciones frecuentes del estado del nivel de conciencia aplicando los criterios clínicos pertinentes.
En resumen, el tratamiento específico del coma va a depender de la causa del mismo, por ello es muy importante una buena orientación clínica: anamnesis y exploración con la ayuda de pruebas complementarias anteriormente mencionadas.
5. Pronóstico del coma:
En principio el coma es una estado transicional que dura al máximo unas semanas salvo en casa de terapia sedante o en pacientes con muerte cerebral.
El pronóstico del coma dependerá de la etiología del mismo así como de los factores de riesgo y estados de comorbilidad del paciente o el daño que supone para el paciente el mismo.
6. Diagnóstico de muerte encefálica:
La muerte encefálica se define como el cese irreversible en todas las funciones en todas las estructuras neurológicas intracraneales tanto hemisféricas como troncoencefálicas.
7. Síndrome del cautiverio o enclaustramiento:
Se define como estado de tetraplejia y anartria (imposibilidad para articular palabra) con estado de conciencia y funciones cerebrales conservadas.
Se produce como consecuencia de accidentes cerebro vasculares que dañan al tronco cerebral (afectando al sistema reticular activador a nivel del tegmento de la protuberancia y bulbo raquídeo) produciendo una desconexión cuerpo-cerebro.
Pueden ser de origen vascular (alrededor del 60 % de los casos de Síndrome de Cautiverio son provocados por un infarto en la base del puente debido a una trombosis de la arteria basilar) pero también de origen no vascular (predominando el trauma y los tumores de tronco). También puede ser causado por una desmielinización extensa, un proceso patológico que afecta a las vainas mielíticas de las fibras nerviosas en enfermedades como la esclerosis múltiple.
Clínicamente el paciente presenta tetraplejia e incapacidad para tragar o hablar con conciencia preservada por lesión pontina bilateral ventral.
En resumen el paciente presenta: tetraparesia por afectación de la vía corticoespinal bilateral; afonía por afectación de la vía corticobulbar bilateral y alteración de los movimientos oculares horizontales por alteración del VI par respetándose los movimientos oculares verticales y el parpadeo. Dado que la formación reticular pontina está intacta el paciente mantiene un adecuado nivel de consciencia. De igual modo se conservan los movimientos oculares verticales y el parpadeo por el respeto de las vías oculomotoras que se encuentran en una posición dorsal.
Con el fin de establecer el diagnóstico de dicho síndrome, es imprescindible demostrar la preservación de la conciencia, el estado de alerta, y la función cognitiva en un paciente con parálisis de las extremidades e incapacidad para la articulación de las palabras. Estos pacientes utilizan los movimientos verticales de los ojos y el parpadeo para seguir las órdenes complejas que les requerimos durante nuestra exploración, por este motivo es necesario una exploración exhaustiva del movimiento de los ojos en dichos pacientes para realizar un diagnóstico diferencial con otros estados comatosos, polineuropatías o enfermedades neuromusculares.
El pronóstico en dichos pacientes es habitualmente nefasto. A pesar de que se describe como una condición irreversible que conduce a la muerte en la mayoría de los casos descritos, se han documentado casos en los que un número importante de pacientes han recuperado algunas funciones con el tiempo, tras terapia de apoyo y rehabilitación, siendo los mínimos, aquellos que han conseguido una recuperación funcional completa. La mayoría de los supervivientes de este síndrome permanecen crónicamente “enclaustrados” o con daños graves. El tratamiento en dichos pacientes empieza con la identificación y tratamiento de las causas reversibles tales como infecciones, alteraciones electrolíticas; el tratamiento del dolor en el paciente y la prevención de lesiones derivadas de la inmovilización (como escaras, contracturas, úlceras corneales, etc).
8. Bibliografía:
1. Jiménez Murillo, L., Montero Pérez, F.J.Medicina de Urgencias. Guía terapéutica (3ªed), Elsevier 2010
2. Vazquez Lima M.J., Casal Codesido J.R. Guia de actuación en urgencias (3ªed),Hospital del Bierzo, Ofelmaga 2007.
3. Idrovo L, Fuentes B, Medina J, et al. Validation of the FOUR Score (Spanish Version) in acute stroke: an interobserver variability study. Eur Neurol. 2010;63(6):364-9.
4. Iyer VN, Mandrekar VJ, Danielson RD, et al. Validity of the FOUR score coma scale in the medical intensive care unit. Mayo Clin Proc. 2009;84(8):694-701.
5. Wijdicks EF. Clinical scales for comatose patients: the Glasgow Coma Scale in historical context and the new FOUR Score. Rev Neurol Dis. 2006;3(3):109-17.
8. I Savitz, S,R Caplan,L, Biller, J, FACP, FAAN, FAHA, F Dashe, J. Locked-in síndrome. UpToDate; 2011. Disponible en: http://www.uptodate.com