 |
| Prehospital Treatment of Athletes Wearing a Helmet and Shoulder Pads Intubating a Patient Wearing a Helmet |
Prehospital Treatment of Athletes Wearing a Helmet and Shoulder Pads
Mon, Sep 28, 2015 Jems.com
By
You’re detailed to the local high school football game; it’s the biggest game of the season. The event is a sellout in front of over 10,000 fans, and all four of the local news stations are filming. After the kickoff return, you notice officials and players from both teams waving to the sideline for the medical staff. You’re called onto the field; you have an unconscious patient lying on his side and an athletic trainer has control of the cervical spine (C-spine). What do you do next? Do you want to remove the helmet and shoulder pads or leave them place? Why? This definitely isn’t the time for on-the-job training.
BE PREPARED
Potential spinal injuries in football can quickly become a complicated treatment and transport problem if you’re not properly trained and prepared.
Football players and other athletes who wear shoulder pads and helmets will very rarely be found lying perfectly straight and in a supine position
We’re going to discuss how to properly immobilize and treat athletes with a helmet and shoulder pads in place and discuss situations when the equipment should be removed. It’s our hope this article will provide direction on how to treat these patients and how to train for an event before an incident occurs.
BOTH OR NONE
There are more benefits to leaving the shoulder pads and helmet in place than removing them.1,2 However, sometimes you may need to remove them. It’s important to note two things: First, if you’re going to remove one, you must remove both. Second, you need to be properly trained and need to practice the procedures for removing the helmet and shoulder pads.
Paul Sparling notes that in his 30-plus years working with the NFL, he’s never removed the helmet and shoulder pads from a player with any suspicion of a C-spine injury. It’s best to leave the equipment on the patient and transport them to the hospital (preferably a trauma center) where the patient has access to proper advanced medical care. If possible, a member of the team’s medical staff should accompany the patient.
A cross-table lateral C-spine X-ray should be performed to rule out fractures before making the decision to remove the helmet and shoulder pads. This also allows the patient to be in a more controlled environment so if a cervical fracture or dislocation/subluxation is found, the patient will have access to a full medical staff, including emergency medicine staff, orthopedic surgeons, neurosurgeons, anesthesiologists and respiratory staff, during the removal of the equipment in the event a problem occurs.
 |
Immobilizing a Patient with a Helmet and Shoulder Pads
Begin taping the helmet to the backboard, again noting that the chin strap is left secured and in place on the helmet and patient.
|
 |
Immobilizing a Patient with a Helmet and Shoulder Pads
Fill in void spaces between the helmet and shoulders using towels.
|
INTUBATION TECHNIQUES
Preoxygenate the patient if time allows. One study showed that use of oxygen by nasal cannula at 15 Lpm during intubation and insertion of a supraglottic airway (SGA) aid in the preoxygenation of the patient. Preoxygenation using a nasal cannula with bag-valve mask (BVM) ventilations also increases the oropharyngeal fraction of inspired oxygen (FiO2).2 (See photos below.)
Just as you would with any known/suspected C-spine injury, maintain continuous manual in-line cervical stabilization (which is superior to a C-collar) during the intubation procedure.2 If possible, place the patient in the reverse Trendelenburg position by elevating the head of the backboard 20 degrees during the intubation procedure. Once you’ve confirmed endotracheal (ET) tube placement, secure the ET tube before any patient movement. If there’s enough time to intubate the patient in the prehospital setting, then there’s enough time to secure the tube.
A frequently stated reason for accidental esophageal intubation is "the tube moved." The tube position should be rechecked after each patient movement (e.g., backboard to stretcher, stretcher to ambulance); end-tidal carbon dioxide (EtCO2) use provides continuous placement monitoring. Additionally, make sure you document the procedure on your patient record, including—but not limited to—the use of manual in-line immobilization during the procedure, how you secured the patient to the backboard, preoxygenation, the tube size and depth of insertion (the centimeter number on the tube at the lip line), the number of intubation attempts, any complications, and the method of confirmation of correct tube placement (e.g., esophageal intubation detector, auscultation, colorimetric CO2 detector or waveform capnography).
There are some incidents where you may need to remove the helmet and shoulder pads, such as when the face mask can’t be removed in a timely manner for airway control. However, keep in mind, it’s much more time consuming to remove both the helmet and shoulder pads correctly, and you’ll need at least 3–4 properly trained personnel to safely accomplish the task. Another example for helmet and shoulder pads removal is if the helmet isn’t a proper fit and is causing airway problems and/or immobilization problems; this would be more common in youth league football.
Intubating a Patient Wearing a Helmet
REMOVAL TECHNIQUES
When removing the helmet and shoulder pads, one of the most difficult tasks is to maintain neutral C-spine alignment. The first step is to have someone maintain cervical immobilization at the head. Then, cut the jersey off and expose the front of the shoulder pads. Open the buckles or cut the straps on the shoulder pads to expose the chest and then open or cut the side straps (some manufacturers have a quickrelease strap on the upper-right side of the chest plate).
Next, have a second member place their arms up and under through the front of the shoulder pads and take control of the C-spine at the jaw. The member at the head will now remove the helmet while the second member maintains cervical immobilization and alignment. When the helmet is off, the first member will then pull the shoulder pads off above the shoulder and head. Next, apply a C-collar, immobilize the patient to the board and apply CID pads and straps.
There are a couple "levitation" techniques for removal of the helmet and shoulder pads, but they’re difficult and require 4–6 personnel and a lot of practice to perform efficiently (and they’re weight-dependent on the athlete). These techniques may work for younger athletes and players such as receivers and defensive backs, but would be extremely difficult to perform on a lineman weighing over 300 lbs.
Recently, the National Athletic Trainers Association (NATA) published a position paper titled, "Appropriate care of the spine injured athlete: Updated from 1998 document." The paper was followed by an addendum that essentially leaves it up to medical personnel to evaluate and assess each individual circumstance to determine if equipment should be removed before transport. This approach is consistent with what most athletic trainers have been doing for years. For example, prior to the addendum from NATA and during our recent Emergency Action Plan review at Paul Brown Stadium with paramedics, team physicians and certified athletic trainers, all agreed that the medical staff would continue to evaluate each situation on a case-by-case basis. The Cincinnati Bengals’ medical staff’s approach is essentially what the addendum now calls for.
Our position remains that except in extreme circumstances that require the equipment be removed to render care to the patient, the equipment should remain on because removing it on the field can take valuable time from ensuring the patient gets to a trauma center for appropriate care as quickly as possible. Additionally, the NATA statement specifically pointed out that there should be a minimum of three trained emergency care providers in order for equipment to be removed in advance of transport. In the vast majority of emergency sports injury situations that occur (youth football programs, junior high and some high school football programs), there may be one or two at the most who are trained and experienced to handle such equipment removal in the field. This would render a situation in which there isn’t sufficient staffing to remove the equipment in a timely or efficient manner.
Removing a Helmet and Shoulder Pads
 |
| The thirh caregiver will take control of the back, of the head as the helmet is removed by the second caregiver |
 |
| Slide your arms between the chest and anterior shoulder pads and gain control of the C-spine on the anterior side of the head and jaw. |
 |
| Remove the bilateral chin pads from the helmet. A tongue depressor works well for this. |
 |
| Cut the chest straps on the anterior side on the shoulder pads |
 |
| Begin removing the helmet, ensuring there’s good anterior C-spine control (arms will be between the chest and shoulder pads, and C-spine will be controlled holding the side of the head). With the chin pads removed, total contact is easily achieved. |
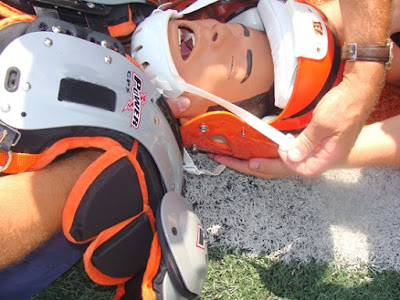 |
| Remove de Helmet chin strap |
 |
| Using a fourth caregiver, elevate the shoulders enough to slide the pads over the patient’s head. |
 |
| After the pads are removed, lower the patient to the ground |
 |
| Apply a C-Collar |
 |
| Fully immobilize the patient to the backboard with straps and head blocks. |
CASE CONTINUED
The male patient is on his side and the athletic trainer has manual control of the C-spine. The patient appears to be breathing, but you want to do a better assessment. You place the backboard behind him and logroll him onto it. Your partner takes over control of the C-spine and asks the trainer to remove the face mask. As you’re working, the patient begins to regain consciousness and complains of numbness.
On further neurological exam, the patient has diminished hand grips bilaterally and has no noted plantar-flexion or dorsi-flexion to the lower extremities. Given this information, you decide the best choice for this patient would be to immobilize him with the helmet and shoulder pads in place. You continue to monitor the patient’s airway and vitals and start an IV according to protocol. You ready the patient for transport to a trauma center while your partner calls the receiving staff.
CONCLUSION
Ultimately, how you immobilize a patient with helmet and shoulder pads should be based on local protocols, and your department or organization’s medical director’s instruction. You should be well-trained in the procedures directed in your protocol, especially if your department or organization is detailed as the EMS unit for local football games.
We recommend conducting annual training with the school or team’s training and medical staff so that everyone is on the same page and a potential incident can be managed as safely and quickly as possible. In addition, we recommend the patient be transported to the closest trauma center or air transported if necessary.
 |
| Prehospital Treatment of Athletes Wearing a Helmet and Shoulder Pads |
REFERENCES
1. Theodore N, Aarabi B, Dhall SS, et al. Transportation of patients with acute traumatic cervical spine injuries.Neurosurgery. 2013;72(Suppl2):35–39.
2. Weingart SD, Levitan RM. Preoxygenation and prevention of desaturation during emergency airway management. Ann Emerg Med. 2012;59(3):165–175.
Mayoría de jóvenes tiene accidentes estando ebrios
"Rep. Dominicana 1er país del mundo en muertes por accidentes de trafico"
1er SIMPOSIUM INTERNACIONAL DE TRAUMA 2015
13-14 y 15 de Diciembre 2015
Santo Domingo, DN. Rep. Dominicana
La Vega, Rep. Dominicana
Comité de Trauma Colegio Dominicano de Cirujanos
Leer reportaje del Listin Diario en el enlacehttp://goo.gl/yjthSP
"Rep. Dominicana 1er país del mundo en muertes por accidentes de trafico"
1er SIMPOSIUM INTERNACIONAL DE TRAUMA 2015
13-14 y 15 de Diciembre 2015
Santo Domingo, DN. Rep. Dominicana
La Vega, Rep. Dominicana
Comité de Trauma Colegio Dominicano de Cirujanos
Leer reportaje del Listin Diario en el enlacehttp://goo.gl/yjthSP

























