CALENDARIO COMUN DE VACUNACION E INMUNIZACIONES A LO LARGO DE TODA LA VIDA
Calendario 2024
DESCARGAR GUIA PDF
El Ministerio de Sanidad ha publicado el calendario vacunal para toda la vida correspondiente a 2024, con dos novedades relevantes:
- Vacunación del rotavirus en todos los lactantes a partir de las 6 semanas de edad.
- VPH: 2 dosis en personas de 15 a 25 años de edad.
El próximo lunes, 19 de diciembre, el Ministerio de Sanidad presentará el nuevo calendario vacunal para 2023, al que ha accedido Redacción Médica, durante el Consejo Interterritorial del Sistema Nacional de Salud (CISNS) que se celebrará en Extremadura. Entre las novedades está la incorporación en todas las Comunidades Autónomas de la vacuna de la meningitis B y la inmunización de niños a partir de 12 años contra el Virus del Papiloma Humano (VPH).
La inclusión de esta vacuna en el calendario es una petición que la Asociación Española de Pediatría (AEP) lleva haciendo desde 2015. Hasta el momento solo cuatro Comunidades Autónomas la financiaban: Andalucía, Canarias, Castilla y León y Cataluña. Pero el nuevo calendario de vacunas hará obligatoria su inclusión en el resto de comunidades, que tendrán que incorporarla como tarde para finales de 2024.
El virus del papiloma humano es el causante de la mayoría de los cánceres de cuello uterino y los hombres pueden ser portadores. Al tratarse de una Infección de Trasmisión Sexual (ITS) aquellos que sean portadores y no usen protección se lo transmitirán a sus parejas. Esto significa que vacunar por igual a niños y niñas prevendrá muchos de estos cánceres.
-Acceda aquí al calendario vacunal 2023 ampliado-
La inclusión de esta vacuna en el calendario es una petición que la Asociación Española de Pediatría (AEP) lleva haciendo desde 2015. Hasta el momento solo cuatro Comunidades Autónomas la financiaban: Andalucía, Canarias, Castilla y León y Cataluña. Pero el nuevo calendario de vacunas hará obligatoria su inclusión en el resto de comunidades, que tendrán que incorporarla como tarde para finales de 2024.
El virus del papiloma humano es el causante de la mayoría de los cánceres de cuello uterino y los hombres pueden ser portadores. Al tratarse de una Infección de Trasmisión Sexual (ITS) aquellos que sean portadores y no usen protección se lo transmitirán a sus parejas. Esto significa que vacunar por igual a niños y niñas prevendrá muchos de estos cánceres.
-Acceda aquí al calendario vacunal 2023 ampliado-
https://vacunasaep.org/profesionales/noticias/ministerio-de-sanidad-calendario-vacunal-2024
Desde hace un par de meses solo Cataluña, Comunidad Valenciana y Galicia ya han estado vacunando a los niños de 12 años. Además, Andalucía y Castilla-La Mancha señalaron hace unos meses que incorporarían esta inyección a sus calendarios en 2023. No obstante, ahora será obligatorio para el resto de regiones. Para finales de 2024 todas deberían incluir en su calendario vacunal la inmunizaciones de niñas y niños frente al virus del papiloma humano. En este periodo de tiempo y de manera progresiva también se incluirán los jóvenes hasta los 18 años.
Vacunas en menores de un año
El calendario vacunal se centra, sobre todo, en los primeros meses de vida de los bebés. En los meses 2, 4 y 11 de vida se les vacuna de polimielitis, difteria, tétanos y tosferina (DTPa), Haemophilus influenzae b y neumococo.
La hepatitis B también se vacuna en los meses 2, 4 y 11; pero se añadirá otra dosis más a las 24 horas de nacer (junto con inmunoglobulina anti-HB) a bebés nacidos de mujeres con AgHBs positivos y las no vacunadas a las que no se les hizo cribado.
Por otra parte, en los meses 2, 4 y 12 ahora se inmunizará a los bebés contra las meningitis de tipo B y C. Y a los 12 años, con una sola inyección, se les vacuna de las meningitis de tipo A, C, W e Y.
Entre los 6 meses y los 4 años también se recomienda a los padres que vacunen anualmente de la gripe.
Por último, la triple vírica (sarampión, rubeola y parotiditis) se administra a los 12 y 15 meses de edad.
Inmunización en niños y adolescentes
También a los 15 meses se les pone la primera vacuna contra la varicela (VVZ). Necesitarán otra dosis entre los 3 y 4 años. También se debe administrar dos inyecciones a aquellos adolescentes que no estén inmunizados y no hayan pasado la varicela o se completará la pauta si solo han recibido una dosis.
A los 6 años se pondrá la vacuna contra la poliomielitis (VPI) a los menores que fueron vacunados cuando tenían 2, 4, 6 y 18 meses, a los que se les volverá a inmunizar.
A los no vacunados contra la Hepatitis B se les inmunizará hasta los 18 años con tres dosis.
La vacunación contras las meningitis A, C, W e Y se podrá hacer también, en niños no inmunizados, a los 12 años. Por otro lado, también se tratará de vacunar a los menores de 18 años durante los próximos dos años contra este meningococo.
Vacunas en embarazadas y mayores de 65 años
En el calendario vacunal de 2023 consta que las vacunas contra gripe, difeteria, tétanos y tosferina se recomiendan para mujeres embarazadas. Las tres últimas se aconseja ponerlas entre las semanas 27 y 28 de embarazo; mientras que la inmunización de la gripe se suele hacer durante la campaña de vacunación (en otoño).
A las personas mayores de 65 años se les pondrá una vacuna de recuerdo contra la difteria y el tétanos (Td) si ya recibieron 5 dosis en la infancia y adolescencia. También se recomienda la vacunación frente al neumococo, el herpes zoster (con dos dosis) y la vacunación anual de la gripe.
Vacunación en adultos
Los servicios sanitarios, señala el ministerio en el documento al que ha tenido acceso Redacción Médica, tendrán que aprovechar el contacto con los ciudados (incluidos los servicios de prevención de riesgos laborales) para revisar las vacunas que tengan o no puestas.
En el caso de la vacuna contra la difeteria y el tétanos (Td), si se verifique que no están vacunados o lo están parcialmente, tendrán que completarse 5 dosis.
Por otro lado, al revisar la triple vírica, la inmunización "se recomienda en personas sin vacunación documentada nacidas en España a partir de 1970", indica el Ministerio de Sanidad. La sugerencia es para población general excepto en personas inmunodeprimidas y embarazadas.
Para la varicela se realizarán pruebas inmunológicas y, en caso negativo, se procederá a la vacunación con dos inyecciones. Esta vacuna tampoco está indicada para personas embarazadas e inmunodeprimidas.
Desde hace un par de meses solo Cataluña, Comunidad Valenciana y Galicia ya han estado vacunando a los niños de 12 años. Además, Andalucía y Castilla-La Mancha señalaron hace unos meses que incorporarían esta inyección a sus calendarios en 2023. No obstante, ahora será obligatorio para el resto de regiones. Para finales de 2024 todas deberían incluir en su calendario vacunal la inmunizaciones de niñas y niños frente al virus del papiloma humano. En este periodo de tiempo y de manera progresiva también se incluirán los jóvenes hasta los 18 años.
Vacunas en menores de un año
El calendario vacunal se centra, sobre todo, en los primeros meses de vida de los bebés. En los meses 2, 4 y 11 de vida se les vacuna de polimielitis, difteria, tétanos y tosferina (DTPa), Haemophilus influenzae b y neumococo.
La hepatitis B también se vacuna en los meses 2, 4 y 11; pero se añadirá otra dosis más a las 24 horas de nacer (junto con inmunoglobulina anti-HB) a bebés nacidos de mujeres con AgHBs positivos y las no vacunadas a las que no se les hizo cribado.
Por otra parte, en los meses 2, 4 y 12 ahora se inmunizará a los bebés contra las meningitis de tipo B y C. Y a los 12 años, con una sola inyección, se les vacuna de las meningitis de tipo A, C, W e Y.
Entre los 6 meses y los 4 años también se recomienda a los padres que vacunen anualmente de la gripe.
Por último, la triple vírica (sarampión, rubeola y parotiditis) se administra a los 12 y 15 meses de edad.
Inmunización en niños y adolescentes
También a los 15 meses se les pone la primera vacuna contra la varicela (VVZ). Necesitarán otra dosis entre los 3 y 4 años. También se debe administrar dos inyecciones a aquellos adolescentes que no estén inmunizados y no hayan pasado la varicela o se completará la pauta si solo han recibido una dosis.
A los 6 años se pondrá la vacuna contra la poliomielitis (VPI) a los menores que fueron vacunados cuando tenían 2, 4, 6 y 18 meses, a los que se les volverá a inmunizar.
A los no vacunados contra la Hepatitis B se les inmunizará hasta los 18 años con tres dosis.
La vacunación contras las meningitis A, C, W e Y se podrá hacer también, en niños no inmunizados, a los 12 años. Por otro lado, también se tratará de vacunar a los menores de 18 años durante los próximos dos años contra este meningococo.
Vacunas en embarazadas y mayores de 65 años
En el calendario vacunal de 2023 consta que las vacunas contra gripe, difeteria, tétanos y tosferina se recomiendan para mujeres embarazadas. Las tres últimas se aconseja ponerlas entre las semanas 27 y 28 de embarazo; mientras que la inmunización de la gripe se suele hacer durante la campaña de vacunación (en otoño).
A las personas mayores de 65 años se les pondrá una vacuna de recuerdo contra la difteria y el tétanos (Td) si ya recibieron 5 dosis en la infancia y adolescencia. También se recomienda la vacunación frente al neumococo, el herpes zoster (con dos dosis) y la vacunación anual de la gripe.
Vacunación en adultos
Los servicios sanitarios, señala el ministerio en el documento al que ha tenido acceso Redacción Médica, tendrán que aprovechar el contacto con los ciudados (incluidos los servicios de prevención de riesgos laborales) para revisar las vacunas que tengan o no puestas.
En el caso de la vacuna contra la difeteria y el tétanos (Td), si se verifique que no están vacunados o lo están parcialmente, tendrán que completarse 5 dosis.
Por otro lado, al revisar la triple vírica, la inmunización "se recomienda en personas sin vacunación documentada nacidas en España a partir de 1970", indica el Ministerio de Sanidad. La sugerencia es para población general excepto en personas inmunodeprimidas y embarazadas.
Para la varicela se realizarán pruebas inmunológicas y, en caso negativo, se procederá a la vacunación con dos inyecciones. Esta vacuna tampoco está indicada para personas embarazadas e inmunodeprimidas.
Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP) ha presentado su calendario de vacunaciones 2018
El Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP) actualiza sus recomendaciones de vacunación, en la infancia y la adolescencia, con la publicación de su calendario de vacunaciones para 2018. Estas recomendaciones tienen en cuenta la evidencia disponible sobre la efectividad y la eficiencia de las vacunas, así como la epidemiología de las enfermedades inmunoprevenibles en nuestro país.
Para una información más exhaustiva sobre las recomendaciones de este año y su fundamento científico, aconsejamos la lectura del documento siguiente:
Las recomendaciones van dirigidas a pediatras, médicos de familia, personal de enfermería, matronas, familiares de los niños y, en general, a todos aquellos interesados en una información actualizada sobre la vacunación en la edad pediátrica.
El CAV-AEP se reafirma en su objetivo de promover la consecución de un calendario de vacunaciones único, de forma que se mantenga el principio de igualdad en la prevención de la enfermedad y en la oferta de salud a la población. Asimismo, el comité considera que es necesario un esfuerzo colectivo de todos los agentes sanitarios y políticos implicados en la toma de decisiones relacionadas con el calendario de vacunaciones para los niños españoles y ofrece su colaboración para la consecución de este sensato objetivo, y en este sentido nos felicitamos porque el Ministerio de Sanidad, Servicios Sociales e Igualdad haya consensuado un "calendario común" propuesto por el Consejo Interterritorial del SNS en 2017, en el que se recogen algunas reivindicaciones de la Asociación Española de Pediatría, como la incorporación de la vacunación antineumocócica y frente a la varicela y la reducción de la edad de aplicación de la vacuna frente al papilomavirus humano a los 12 años, así como la pauta 2+1 para las vacunas hexavalentes. Aún quedan algunas peticiones como la vacunación de la tosferina, del papilomavirus humano en varones y de la antimeningocócica tetravalente en los adolescentes, la vacunación antirrotavirus y la vacunación antimeningococo B. Por tanto, sería deseable que se hiciera un esfuerzo económico colectivo, por parte de las CC. AA. y el Ministerio, que permitiera la financiación de un calendario sistemático completo para los niños que viven en España.
-oOo-
HECHOS DESTACABLES EN EL CALENDARIO 2018
Se mantienen, al inicio de cada apartado, los puntos clave de actuación con cada una de las vacunas. Este año, los cambios son menores con respecto a 2017, manteniendo y mejorando las modificaciones propuestas en fechas anteriores:
- Sigue habiendo dos grupos de vacunas: las sistemáticas financiadas y las sistemáticas no financiadas, incluyendo en este último a las vacunas frente al rotavirus y la del meningococo B en lactantes y la de la tosferina en adolescentes. La tetravalente antimeningocócica se considera de recomendación individual en ciertas circunstancias.
- Mantenimiento de la pauta de vacunación frente a difteria, tétanos, tosferina, Haemophilus influenzae tipo b y poliomielitis con vacunas hexavalentes, que también llevan incluido el componente de la hepatitis B, con pauta 2+1 (2, 4 y 11-12 meses), que lleva aparejada la aplicación de una dosis de polio a los 6 años de edad para la cohorte que siga este esquema, preferentemente con DTPa (DTPa-VPI), aunque también sería válida la Tdpa-VPI.
- Reafirmación de la pauta de vacunación frente al meningococo C con un esquema 1+1+1: una dosis a los 4 meses (según preparado vacunal pueden ser precisas dos, a los 2 y 4 meses), otra a los 12 meses y una tercera, en la adolescencia, a los 12 años de edad.
- Mantenemos, dada la duración limitada de la inmunidad frente a la tosferina, nuestra insistencia en la recomendación de la vacuna de carga estándar frente a difteria y tosferina (DTPa) o en su defecto de la de baja carga antigénica (Tdpa) a los 6 años, asociada a VPI, y que vaya seguida de otra dosis de Tdpa a los 11-12 años de edad.
- Mantenimiento de la pauta de vacunación antineumocócica 2+1 (2, 4 y 11-12 meses), con reafirmación de que la VNC13 es la vacuna que mejor se adapta a las características epidemiológicas del momento actual de nuestro país.
- Recomendación de la vacuna del virus del papiloma humano en ambos sexos a los 11-12 años, porque la carga de la enfermedad neoplásica en el varón por este virus es también importante. Con preferencia de la VPH9 y VPH4 sobre la VPH2.
- Recomendación de introducción de la vacuna frente al meningococo B como sistemática en el lactante, en pauta 3+1 y con una separación mínima de 15 días con el resto de vacunas inactivadas del calendario, para minimizar la mayor reactogenicidad y evitar la aplicación simultánea con la vacuna antimeningocócica C (2,5-3, 4,5-5 y 6 meses y refuerzo a los 12-15 meses), aunque con Meningitec® y Menjugate® ya se puede aplicar en la misma visita.
- Recomendación de la introducción en calendario sistemático de la vacuna frente al rotavirus.
- Mantener la pauta de vacunación de triple vírica y varicela con 2 dosis, recomendando la vacuna tetravírica (SRPV) para la segunda dosis.
- Recomendación individual en ciertas circunstgancias para el uso de la vacuna antimeningocócica tetravalente, ya disponible en las farmacias comunitarias.
- Para las vacunas no incluidas aún en el calendario gratuito, solicitud de nuevas formas de financiación para facilitar su adquisición por las familias españolas.
Fuera del calendario infantil, se sigue recomendando la vacunación con Tdpa a la embarazada a partir de la semana 27 de gestación.
-oOo-
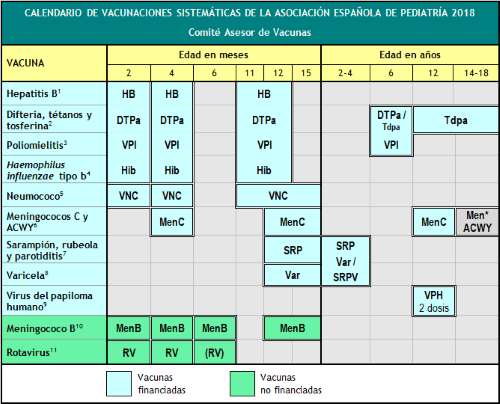
TABLA DEL CALENDARIO AEP 2018
Este calendario de vacunaciones, diseñado para la infancia y la adolescencia, indica las edades en las que se han de administrar las vacunas consideradas por el CAV-AEP con perfil de sistemáticas, es decir, las que todos los niños en España han de recibir de forma universal. Se incluyen las vacunas sistemáticas financiadas oficiales, que son ofrecidas gratuitamente en cada una de las comunidades autónomas y las sistemáticas no financiadas, que el CAV-AEP considera deseable que todos los niños reciban, pero que por el momento no están incluidas en la financiación pública. También se comenta una vacuna de recomendación individual como es la antimeningococica tetravalente.
En caso de no llevarse a cabo la vacunación en las edades establecidas, deben aplicarse las recomendaciones de vacunación con las pautas aceleradas o de rescate (ver abajo).
Se recomienda consultar el calendario de vacunación de la propia comunidad o ciudad autónoma. Las reacciones adversas se deben notificar a las autoridades sanitarias.
* Recomendación individual, ver pie de tabla a continuación, apartado (6).
(1) Vacuna antihepatitis B (HB).- 3 dosis, en forma de vacuna hexavalente, a los 2, 4 y 11-12 meses de edad. Los hijos de madres HBsAg positivas recibirán, además, al nacimiento, una dosis de vacuna HB monocomponente, junto con 0,5 ml de inmunoglobulina antihepatitis B (IGHB), todo dentro de las primeras 12 horas de vida. Los hijos de madres con serología desconocida deben recibir la dosis neonatal y se determinará inmediatamente la serología materna; si esta fuera positiva, deberán recibir IGHB cuanto antes, dentro de la 1.ª semana de vida. La administración de 4 dosis de vacuna HB es aceptable en general y recomendable en hijos de madres HBsAg positivas vacunados al nacimiento, aun con peso de recién nacido menor de 2000 g. A los niños y adolescentes no vacunados se les administrarán, a cualquier edad, 3 dosis de vacuna monocomponente o combinada con hepatitis A, según la pauta 0, 1 y 6 meses.
(2) Vacuna frente a la difteria, el tétanos y la tosferina acelular (DTPa/Tdpa).- 5 dosis: primovacunación con 2 dosis, a los 2 y 4 meses, de vacuna DTPa (hexavalente); refuerzo a los 11-12 meses (3.ª dosis) con DTPa (hexavalente); a los 6 años (4.ª dosis) con el preparado de carga estándar (DTPa-VPI), preferible al de baja carga antigénica de difteria y tosferina (Tdpa-VPI), y a los 12-18 años (5.ª dosis) con Tdpa, preferible a los 12-14 años.
(3) Vacuna antipoliomielítica inactivada (VPI).- 4 dosis: primovacunación con 2 dosis, a los 2 y 4 meses, y refuerzos a los 11-12 meses y a los 6 años.
(4) Vacuna conjugada frente al Haemophilus influenzae tipo b (Hib).- 3 dosis: primovacunación a los 2 y 4 meses y refuerzo a los 11-12 meses.
(5) Vacuna conjugada frente al neumococo (VNC).- 3 dosis: las 2 primeras a los 2 y 4 meses, con un refuerzo a los 11-12 meses de edad. La vacuna recomendada en nuestro país por el CAV-AEP sigue siendo la VNC13.
(6) Vacuna conjugada frente al meningococo C (MenC) y vacuna frente a los meningococos ACWY (MenACWY).- 3 dosis de vacuna conjugada monovalente C con esquema 1+1+1: una dosis a los 4 meses, otra a los 12 meses de edad y una dosis final a los 12 años. El CAV-AEP recomienda dar la información y la administración individualizada de la vacuna MenACWY, para niños y adolescentes: a partir de los 14 años que vayan a residir en países en los que la vacuna se indique a esa edad, como EE. UU., Canadá, RU, Austria, Grecia e Italia; mayores de 6 semanas de vida, en caso de viaje a países con elevada incidencia de EMI por los serogrupos incluidos en la vacuna; mayores de 6 semanas de vida con factores de riesgo de EMI: asplenia anatómica o funcional, déficit de factores del complemento, tratamiento con eculizumab, episodio previo de EMI por cualquier serogrupo y contactos de un caso índice de EMI por serogrupo A, W o Y. Se informará de la disponibilidad de las vacunas meningocócicas tetravalentes a los padres de niños de 14 o más años que deseen ampliar en sus hijos, de forma individual, la protección frente al meningococo.
(7) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- 2 dosis de vacuna sarampión-rubeola-parotiditis (triple vírica). La 1.ª a los 12 meses y la 2.ª a los 2-4 años de edad, preferentemente a los 2 años. De haber disponibilidad, la 2.ª dosis se puede aplicar en forma de vacuna tetravírica (SRPV). En pacientes susceptibles fuera de las edades anteriores, vacunación con 2 dosis de SRP con un intervalo de, al menos, 1 mes.
(8) Vacuna frente a la varicela (Var).- 2 dosis: la 1.ª a los 15 meses (también es adecuada a los 12 meses de edad) y la 2.ª a los 2-4 años de edad, preferentemente a los 2 años. De haber disponibilidad, la 2.ª dosis se puede aplicar en forma de vacuna tetravírica (SRPV). En pacientes susceptibles fuera de las edades anteriores, vacunación con 2 dosis con Var con un intervalo de, al menos, 1 mes.
(9) Vacuna frente al virus del papiloma humano (VPH).- Todas las chicas, preferentemente a los 12 años, para prevenir el cáncer cervical, anal y las lesiones precancerosas del tracto genital en la mujer. Se debe informar y recomendar también a los chicos sobre la posibilidad de recibir esta vacunación, tanto VPH9, como VPH4 o VPH2, que están autorizadas para varones, aunque con VPH2 hay escasa experiencia aún en varones. Administrar 2 dosis a los 11-12 años. Pautas de vacunación según el preparado vacunal: para la vacuna tetravalente, pauta de 2 dosis (0 y 6 meses) para niñas entre 9 y 13 años y pauta de 3 dosis (0, 2 y 6 meses) en >14 años; la bivalente y la nonavalente con pauta de 2 dosis (0 y 6 meses) para niñas entre 9 y 14 años y pauta de 3 dosis (0, 1-2 y 6 meses) para >15 años. Es posible su coadministración con las vacunas MenC, las de hepatitis A y B, y con Tdpa. Aunque todavía no hay datos de coadministración con la vacuna de la varicela, no debería plantear problemas.
(10) Vacuna 4CMenB frente al meningococo B (MenB).- 4 dosis: las 3 primeras en el primer año (2, 4 y 6 meses) con un refuerzo entre los 12-15 meses de edad, aunque se recomienda una separación de 15 días con las otras vacunas inactivadas inyectables hasta los 18 meses, para minimizar su posible reactogenicidad y evitar la coadministración con MenC conjugada con toxoide tetánico. No es necesaria la separación de 15 días con las vacunas de la varicela, triple vírica y del rotavirus.
(11) Vacuna frente al rotavirus (RV).- 2 o 3 dosis de vacuna frente al rotavirus: a los 2 y 4 meses con la vacuna monovalente o a los 2, 4 y 6 meses con la pentavalente. La pauta debe iniciarse lo antes posible, entre las 6 y las 12 semanas de vida, es muy importante para minimizar riesgos, y debe completarse antes de las 24 semanas en la monovalente y de las 32 en la pentavalente. El intervalo mínimo entre dosis es de 4 semanas. Ambas se pueden coadministrar con cualquier otra vacuna.
-oOo-
VACUNACIÓN DE RESCATE O ACELERADA
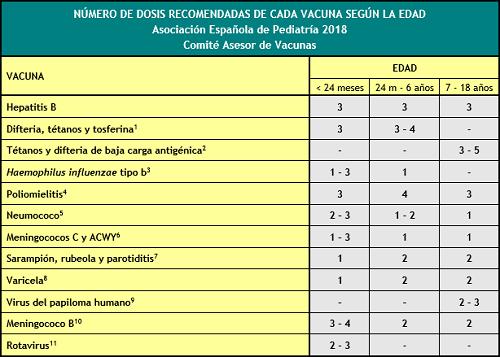
- N.º de dosis recomendado de cada vacuna, según la edad
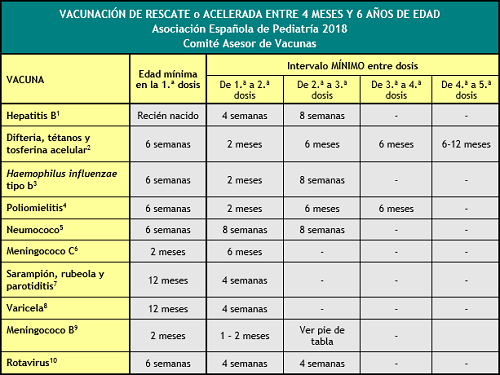
- Vacunación de rescate o acelerada entre 4 meses y 6 años de edad
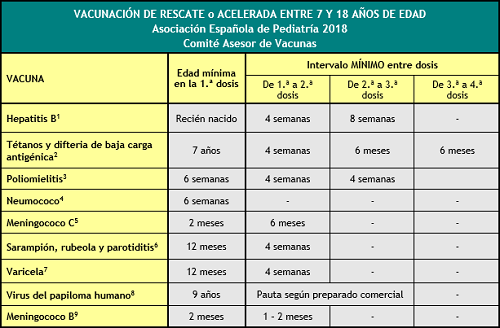
- Vacunación de rescate o acelerada entre 7 y 18 años de edad
Nº DE DOSIS SEGÚN EDAD
Esta tabla indica el número de dosis necesarias, según la edad, para los niños y los adolescentes con calendario de vacunaciones incompleto o que comienzan la vacunación tardíamente. Es importante respetar la edad mínima para la administración y los intervalos mínimos entre dosis. No se ha de reiniciar una pauta de vacunación si ya se han administrado dosis previas, sino completarla independientemente de lo prolongado que sea el intervalo transcurrido desde la última dosis. Las reacciones adversas se deben notificar a las autoridades sanitarias.
(1) Vacuna frente a la difteria, el tétanos y la tosferina (DTPa).- La 5.ª dosis de DTPa o Tdpa no es necesaria si la 4.ª dosis de DTPa se administró con 4 o más años. La DTPa se puede administrar hasta los 6 años. La Tdpa, con componentes de difteria y tosferina de baja carga antigénica, está autorizada desde los 4 años de edad.
(2) Vacuna frente al tétanos y la difteria de baja carga antigénica (Td).- En niños de 7 años o más administrar la vacuna de tétanos-difteria de baja carga antigénica. En las dosis de refuerzo, una vez completada la primovacunación, se recomienda utilizar la vacuna Tdpa en una de ellas. Para que un adulto, que recibió las dosis de primovacunación en la adolescencia o más tarde, se considere completamente inmunizado frente al tétanos debe haber recibido, al menos, 5 dosis de vacunas con toxoide tetánico en su vida, por lo que, tras la primovacunación con 3 dosis, deberá recibir 2 dosis de refuerzo separadas preferentemente por 10 años, aunque el intervalo mínimo entre ellas es de 1 año, una de ellas con Tdpa.
(3) Vacuna conjugada frente al Haemophilus influenzae tipo b (Hib).- Número de dosis según edad de inicio: 3 en menores de 12 meses; 2 entre 12-14 meses; 1 entre 15 meses y 5 años.
(4) Vacuna antipoliomielítica inactivada (VPI).- Solo si la 3.ª dosis se administró antes de los 4 años de edad se requerirá una 4.ª dosis a los 6 años.
(5) Vacuna conjugada frente al neumococo (VNC).- N.º de dosis según edad de inicio: 3 en menores de 12 meses; 2 entre 12-23 meses; entre 24 meses y 5 años: 1 de VNC13 (1 o 2 en grupos de riesgo, ver manual en línea) y 2 de VNC10; entre 6 y 17 años 1 dosis de VNC13 en grupos de riesgo. VNC10 está autorizada hasta los 5 años y VNC13 hasta la edad adulta, sin límite de edad.
(6) Vacuna conjugada frente al meningococo C (MenC) y frente a los meningococos ACWY (MenACWY).- Según edad: en menores de 12 meses, 1 o 2 dosis, según preparado vacunal, con 1 refuerzo en el 2.º año de vida, preferentemente a los 12 meses, y 1 refuerzo a los 12 años de edad; en vacunados por primera vez entre 1 y 10 años, 1 dosis y 1 refuerzo a los 12 años de edad; en vacunados por primera vez a partir de los 10 años, 1 sola dosis. A partir de los 14 años de edad se recomienda administrar una dosis de MenACWY conjugada si se viaja a zonas de elevada incidencia de infecciones por meningococos A, W o Y (se podría administrar a partir de las 6 semanas de edad en este caso) o se vaya a residir en países con vacunación sistemática frente a estos serogrupos, como EE. UU., Canadá, RU, Austria, Grecia e Italia, o cuando los padres deseen ampliar la protección del calendario vacunal actual frente a las infecciones meningocócicas. También se debe administrar a grupos de riesgo a partir de las 6 semanas de edad.
(7) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- 2.ª dosis a los 2-4 años de edad, preferentemente a los 2 años y, si está comercializada, con SRPV.
(8) Vacuna frente a la varicela (Var).- 2.ª dosis a los 2-4 años de edad, preferentemente a los 2 años y, si está comercializada, con SRPV.
(9) Vacuna frente al virus del papiloma humano (VPH).- Para ambos sexos. Administrar 2 dosis a los 11-12 años de edad.
(10) Vacuna 4CMenB frente al meningococo B (MenB).- Número de dosis según edad de inicio: 4 en menores de 6 meses; 3 entre 6-23 meses; 2 entre 2 y 50 años.
(11) Vacuna frente al rotavirus (RV).- 2 dosis con la vacuna monovalente o 3 dosis con la vacuna pentavalente. La pauta se puede iniciar entre las 6 y las 12 semanas de vida, es muy importante para minimizar riesgos, y debe completarse antes de las 24 semanas de edad en la monovalente y de las 32 en la pentavalente.
RESCATE ENTRE 4 MESES Y 6 AÑOS
Esta tabla indica la edad mínima en la 1.ª dosis y los intervalos mínimos entre dosis para niños de hasta 6 años con calendarios incompletos o de comienzo tardío. Es importante respetar la edad mínima para la administración y los intervalos mínimos entre dosis. No se ha de reiniciar una pauta de vacunación si ya se han administrado dosis previas, sino completarla independientemente de lo prolongado que sea el intervalo transcurrido desde la última dosis.
(1) Vacuna antihepatitis B (HB).- En la pauta 2+1, con la vacuna integrada en preparados hexavalentes, el intervalo mínimo entre la 1.ª y la 2.ª dosis es de 2 meses. La 3.ª dosis se administrará 4 meses, al menos, después de la 1.ª y no antes de los 6 meses de edad. En caso de haberse administrado 1 dosis de vacuna monocomponente tras el nacimiento, se aplicarán otras 3 en forma de hexavalente, siguiendo la pauta estándar (2, 4 y 11 meses).
(2) Vacuna frente a la difteria, el tétanos y la tosferina (DTPa/Tdpa).- En la pauta 2+1 con vacunas hexavalentes, el intervalo mínimo entre la 1.ª y la 2.ª dosis de DTPa es de 8 semanas y entre la 2.ª y la 3.ª dosis, de 6 meses. En una pauta de vacunación 3+1 con DTPa (2, 4, 6 y 12-18 meses), el intervalo mínimo entre la 1.ª y la 2.ª y entre la 2.ª y 3.ª dosis es de 4 semanas y entre la 3.ª y la 4.ª, de 6 meses; pero si la 4.ª dosis se hubiese aplicado a ≥12 meses de edad habiendo transcurrido un mínimo de 4 meses desde la 3.ª, se considerará válida y no deberá repetirse (en este caso no es aplicable el periodo de gracia de 4 días). Bajo esta pauta 3+1, la 5.ª dosis de DTPa no será necesaria si la 4.ª se administró con 4 o más años de edad.
(3) Vacuna conjugada frente al Haemophilus influenzae tipo b (Hib).- Con la pauta 2+1, las 2 primeras dosis se administrarán con, al menos, 2 meses de intervalo y el refuerzo a partir de los 11-12 meses. Si la vacunación se inicia entre los 12 y los 14 meses, comprende únicamente 2 dosis separadas por 8 semanas. Si la 1.ª dosis se administra a partir de los 15 meses solo es necesaria 1 dosis.
(4) Vacuna antipoliomielítica inactivada (VPI).- Si la 3.ª dosis se administró antes de los 4 años de edad se requerirá una 4.ª dosis, separada por 6 meses de la anterior, preferentemente a los 6 años de edad. Cuando la pauta es 2+1, el intervalo mínimo entre la 1.ª y la 2.ª dosis es de 2 meses y entre la 2.ª y la 3.ª dosis es de 6 meses; si la pauta es 3+1 (2, 4, 6 y 12-18 meses), el intervalo mínimo entre las 3 primeras dosis es de 4 semanas y entre la 3.ª y la 4.ª de 6 meses, pero si se aplica, al menos, 4 meses después se considerará válida (en este caso no es aplicable el periodo de gracia de 4 días).
(5) Vacuna conjugada frente al neumococo (VNC).- Con la pauta 2+1 habitual, el intervalo mínimo entre las 2 dosis de primovacunación es de 8 semanas y la 3.ª siempre se aplicará a partir de los 11 meses de edad con una separación de 8 semanas de la 2.ª; si la pauta es 3+1 (2, 4, 6 y 12 meses) el intervalo mínimo entre las tres primeras dosis es de 4 semanas y ente la 3.ª y la 4.ª de 8 semanas y siempre se aplicará, esta 4.ª dosis, a partir de los 11 meses de edad. Si la vacuna se administra entre los 12 y 24 meses las 2 dosis se separarán 8 semanas. Si la 1.ª dosis se administra con más de 24 meses solo es necesaria 1 dosis con la VNC13 o bien 2, separadas por 8 semanas, con la VNC10, salvo grupos de riesgo que precisan 2 con cualquier preparado. En mayores de 5 años no es necesaria la vacunación, salvo en grupos de riesgo en los que se debe aplicar 1 dosis de VNC13.En niños mayores de 2 años con enfermedades que incrementan el riesgo de ENI está indicada una pauta secuencial con la vacuna polisacarídica 23-valente; salvo en el caso de que la hayan recibido antes, se administrará una dosis a las 8 semanas de la última de VNC, que deberá repetirse a los 5 años ante procesos que comporten una inmunodepresión (ver texto). VNC10 está autorizada hasta los 5 años y VNC13 hasta la edad adulta, sin límite de edad.
(6) Vacuna conjugada frente al meningococo C (MenC) y frente a los meningococos ACWY (MenACWY).- Se precisan 1 o 2 dosis en el primer año de vida (a los 4 meses o a los 2 y 4 meses), según el preparado vacunal. A partir de los 12 meses se precisa 1 dosis en el 2.º año de vida, preferentemente a los 12 meses, y 1 dosis a los 12 años de edad. A partir de los 14 años de edad se puede administrar una dosis de MenACWY conjugada si se viaja a zonas de elevada incidencia de infecciones por meningococos A, W o Y (se podría administrar a partir de las 6 semanas de edad en este caso) o se vaya a residir en países con vacunación sistemática frente a estos serogrupos, como EE. UU., Canadá, Reino Unido, Austria, Grecia, Holanda e Italia, o cuando los padres deseen ampliar la protección del calendario vacunal actual frente a las infecciones meningocócicas. También se debe administrar a grupos de riesgo a partir de las 6 semanas de edad. Hay 2 vacunas MenACWY: la conjugada con proteína tetánica se puede administrar a partir de las 6 semanas de edad, precisando 2 dosis separadas por 2 meses y un refuerzo a partir de los 12 meses y si se inicia a partir de los 12 meses solo se precisa 1 dosis; y la conjugada con CRM-197 a partir de los 2 años de edad precisando 1 sola dosis.
(7) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- Administrar la 2.ª dosis a los 2-4 años, preferentemente a los 2 años y, si está comercializada, con SRPV. Se considera correctamente vacunado si se administran 2 dosis separadas por, al menos, 4 semanas.
(8) Vacuna frente a la varicela (Var).- Administrar la 2.ª dosis a los 2-4 años, preferentemente a los 2 años junto a la vacuna triple vírica (el mismo día o separadas por, al menos, 1 mes) y, si está comercializada, con SRPV. El intervalo mínimo entre ambas dosis de VAR es de 4 semanas aunque se recomienda, en menores de 13 años, un intervalo de 12 semanas.
(9) Vacuna 4CMenB frente al meningococo B (MenB).- Si se aplica de inicio entre los 2 y 5 meses de edad, las 3 dosis de primovacunación se separarán por, al menos, 1 mes y la dosis de refuerzo se aplicará entre los 12 y 15 meses de edad. Si se inicia entre los 6 y los 11 meses, las 2 dosis primarias se separarán por, al menos, 2 meses y la dosis de refuerzo se aplicará entre los 12 y 23 meses con, al menos, una separación de 2 meses de la última dosis primaria. Si se inicia entre los 12 y los 23 meses, las 2 dosis primarias se separarán por, al menos, 2 meses y la dosis de refuerzo se aplicará con una separación de 12 a 23 meses con la última dosis primaria. Si se administra entre los 2 y los 10 años, la vacunación comprende 2 dosis con 2 meses de intervalo.
(10) Vacuna frente al rotavirus (RV).- Monovalente, 2 dosis y pentavalente, 3 dosis; la última antes de las 24 semanas de edad en la monovalente y de las 32 semanas en la pentavalente.
RESCATE ENTRE 7 Y 18 AÑOS
Esta tabla indica la edad mínima en la 1.ª dosis y los intervalos mínimos entre dosis de la misma vacuna para niños a partir de 7 años y adolescentes con calendarios incompletos o que comienzan la vacunación tardíamente. Es importante respetar la edad mínima para la administración y los intervalos mínimos entre dosis. No se ha de reiniciar una pauta de vacunación si ya se han administrado dosis previas, sino completarla independientemente de lo prolongado que sea el intervalo transcurrido desde la última dosis.
(1) Vacuna antihepatitis B (HB).- En mayores de 7 años no vacunados, 3 dosis con pauta 0, 1 y 6 meses. La 3.ª dosis se administrará, al menos, 4 meses después de la 1.ª dosis.
(2) Vacuna frente al tétanos y la difteria de baja carga antigénica (Td).- A partir de los 7 años, utilizar la vacuna de tétanos-difteria de baja carga antigénica (Td). Para las dosis de refuerzo, cuando se haya completado la primovacunación con Td, se recomienda utilizar la vacuna tétanos-difteria-tosferina acelular de baja carga antigénica (Tdpa) en una de ellas, preferentemente la primera. Los vacunados con 1 dosis de DTP antes o después de los 12 meses de edad recibirán, si continúan la vacunación después de los 7 años, 2 dosis adicionales de Td para completar su primovacunación, con un intervalo de 6 meses entre ambas, y dos dosis de refuerzo, con un intervalo de 6 meses entre ambas, y, al menos, una de ellas, con preferencia la primera, con Tdpa. Para que un adulto, que recibió las dosis de primovacunación en la adolescencia o más tarde, se considere completamente inmunizado frente al tétanos debe haber recibido, al menos, 5 dosis de vacunas con toxoide tetánico en su vida, por lo que, tras la primovacunación con 3 dosis, deberá recibir 2 dosis de refuerzo separadas preferentemente por 10 años, aunque el intervalo mínimo entre ellas es de 1 año, una de ellas preferiblemente con Tdpa. Las adolescentes embarazadas deberían recibir una dosis de Tdpa, independientemente de las dosis de Td o Tdpa recibidas anteriormente, preferentemente entre las 27 y las 32.semanas de gestación.
(3) Vacuna antipoliomielítica inactivada (VPI).- En mayores de 7 años no vacunados, 3 dosis. En caso de haber recibido la 3.ª dosis antes de los 4 años se recomienda administrar una 4.ª dosis, al menos, 6 meses después de la 3.ª.
(4) Vacuna conjugada frente al neumococo (VNC).- La VNC13 está autorizada hasta la edad adulta, sin límite de edad. Todos los grupos de riesgo no vacunados recibirán 1 dosis de esta vacuna y a las 8 semanas 1 dosis de la vacuna polisacarídica 23-valente (VNP23). Si ya hubieran recibido una dosis de VNP23, podrán recibir 1 dosis de VNC13 separada por, al menos, 8 semanas de la VNP23. Los grupos de particular alto riesgo por inmunosupresión recibirán una 2.ª dosis y última de la VNP23 a los 5 años de la 1.ª dosis.
(5) Vacuna conjugada frente al meningococo C (MenC) y frente a los meningococos ACWY (MenACWY).- MenC en mayores de 7 años no vacunados, si tienen menos de 10 años aplicar 1 dosis seguida de otra a partir de los 10 años y con una separación mínima entre ambas de 6 meses. Si tienen 10 o más años solo es necesaria 1 dosis. A partir de los 14 años de edad se puede administrar una dosis de MenACWY conjugada si se viaja a zonas de elevada incidencia de infecciones por meningococos A, W o Y (se podría administrar a partir de las 6 semanas de edad en este caso) o se vaya a residir en países con vacunación sistemática frente a estos serogrupos, como EE. UU., Canadá, Reino Unido, Austria, Grecia, Holanda e Italia, o cuando los padres deseen ampliar la protección del calendario vacunal actual frente a las infecciones meningocócicas. También se debe administrar a grupos de riesgo a partir de las 6 semanas de edad. Hay 2 vacunas MenACWY: la conjugada con proteína tetánica se puede administrar a partir de las 6 semanas de edad, precisando 2 dosis separadas por 2 meses y un refuerzo a partir de los 12 meses y si se inicia a partir de los 12 meses solo se precisa 1 dosis; y la conjugada con CRM-197 a partir de los 2 años de edad precisando 1 sola dosis..
(6) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- En mayores de 7 años no previamente vacunados, 2 dosis. Si vacunado con 1 dosis previa de sarampión monocomponente, administrar 2 dosis de SRP. Si vacunado con 1 dosis previa de SRP, administrar una 2.ª dosis, separada, al menos, 4 semanas de la 1.ª. Si se dan las condiciones adecuadas (tener que inmunizar frente a las 4 enfermedades) y está comercializada, utilizar la SRPV.
(7) Vacuna frente a la varicela (Var).- 2 dosis con un intervalo mínimo de 4 semanas en pacientes no previamente vacunados. En menores de 13 años se ha recomendado un intervalo de 12 semanas entre ambas dosis y en mayores de 13 años, de 4 semanas. Si se dan las condiciones adecuadas (tener que inmunizar frente a las 4 enfermedades) y está comercializada, utilizar la SRPV.
(8) Vacuna frente al virus del papiloma humano (VPH).- Para ambos sexos. La edad mínima de administración para la 1.ª dosis es de 9 años. Administrar siempre que sea posible la serie según pauta del preparado comercial correspondiente: VPH4 pauta de 2 dosis (0 y 6 meses) para ambos sexos entre 9 y 13 años, y pauta de 3 dosis (0, 2 y 6 meses) si 14 años o más; VPH2 y VPH9 pauta de 2 dosis (0 y 6 meses) para ambos sexos entre 9 y 14 años, y pauta de 3 dosis (0, 1 y 6 meses) si 15 años o más. La VPH4 y la VPH9 recomienda que la 2.ª dosis debe ser administrada, al menos, 1 mes después de la 1.ª dosis y la 3.ª dosis, al menos, 3 meses después de la 2.ª dosis; la 3.ª dosis deberá administrarse no antes de los 6 meses de la 1.ª, pero si han pasado, al menos, 4 meses de la 1.ª dosis se considerará válida. Las 3 dosis deben ser administradas dentro de un periodo de 1 año, según ficha técnica, aunque dosis puesta, dosis que cuenta. La VPH2 recomienda que la 2.ª dosis se administre entre 1 y 2,5 meses tras la 1.ª dosis y la 3.ª dosis entre 5 y 12 meses después de la 1.ª dosis. Cuando la pauta es de 2 dosis, el intervalo entre ambas será de 6 meses para las 3 presentaciones comerciales, si bien la VPH2 y la VPH9 admiten 5 meses como intervalo mínimo, en su ficha técnica, para ser considerada válida.
(9) Vacuna 4CMenB frente al meningococo B (MenB).- 2 dosis: si se administra entre los 2 y los 10 años las 2 dosis se separarán 2 meses y entre los 11 y los 50 años, 1 mes.
Comité Asesor de Vacunas de la Asociación Española de Pediatría
|
|
El Manual de Vacunas en línea de la Asociación Española de Pediatría es una fuente abierta de información y consulta sobre vacunaciones, dirigida particularmente a los pediatras españoles, pero también a otros profesionales sanitarios de habla hispana relacionados con la atención a la infancia y la adolescencia, la prevención o la vacunología.
Esta obra, que tuvo como punto de partida la última edición impresa del manual, publicada en 2012, nace en junio de 2014 y está sometida a actualizaciones periódicas de sus contenidos, con la intención de adaptarse a las novedades que vayan surgiendo en el campo de las vacunaciones infantiles.
El Comité Asesor de Vacunas de la AEP, responsable del manual, agradece la participación de los numerosos colaboradores que han hecho y hacen posible esta publicación en línea.
ÍNDICE DE SECCIONES
MANUAL DE VACUNAS EN LÍNEA DE LA AEP
Manual de vacunas en línea de la AEP
ISSN 2386-2696
ISSN 2386-2696







No hay comentarios:
Publicar un comentario